がん治療の病院選びのポイント|後悔しないための3つの基準と注意点
「がん」と診断されたとき、まず悩むのが「どこの病院に行けばいいのか」ということです。
がん治療は長期間に及ぶことも少なくありません。通院のしやすさはもちろん、副作用や生活の不安を解消できる環境があるかは、安心して治療を続けるための大切なポイントです。
本記事では、がん治療の病院選びで知っておきたい施設ごとの特徴や、選ぶ際の基準、高齢者・持病がある方の注意点をまとめました。

【がんセンター・大学病院・総合病院】がん治療の違い
がんの治療を受ける病院は、大きく「がんセンター」「大学病院」「総合病院」に分けられます。それぞれ役割や強みが異なるため、特徴を把握しておきましょう。
がんセンター
がんセンターは、がん治療を専門とする医療機関です。最新の設備と、がん診療に特化した専門スタッフが揃っており、症例数が圧倒的に多いのが特徴です。希少がんや難易度の高い手術にも対応できる体制があるため、専門性を最優先にしたい場合に適しています。
大学病院
大学病院は、診療だけでなく教育や研究の役割も担う機関です。学内のあらゆる診療科に各分野の専門医が在籍しているため、合併症の管理や他科との密接な連携が必要なケースに強みがあります。また、標準治療以外にも、開発段階にある最新のがん治療薬や、新しい治療法の治験が提示されることもあります。
総合病院
総合病院は、地域医療の核となる大規模な病院です。内科や外科、放射線科など幅広い診療科を備えており、地域に根ざした医療を提供しています。自宅から通える範囲で選べることが多く、入院から退院後の通院まで生活圏内で完結しやすいのが特徴です。
関連記事:膵臓がんの治療を名医(スーパードクター)に依頼するべき理由や生存率について解説
関連記事:肺がんの治療と名医(スーパードクター)を受診するお勧めポイント
後悔しないがん治療の病院選び3つの基準
自分に合った病院を選ぶためには、客観的なデータや国の基準を確認することが近道です。
特に以下の3つの視点を持って選ぶことで、病院の設備や実績不足によるリスクを避け、納得して治療に専念できる環境を整えやすくなります。
国が認定した拠点病院
がんの治療を受ける際は、「がん診療連携拠点病院」を選択することをお勧めします。がんに対する高度な診療体制と専門医が揃い、治療実績が豊富である病院であることが国から認定されているからです。
この「がん診療連携拠点病院」は、国が定めた厳しい基準(専門医の数、手術実績、設備体制など)をクリアした病院を指します。がん治療に特化した「がんセンター」や、幅広い疾患に対応している「総合病院」「大学病院」も、認定を受けていればこの拠点病院に含まれます。
拠点病院は、国立がん研究センターが運営する「がん情報サービス」から地域ごとに検索することができます。
また、こうした病院には「がん相談支援センター」の設置が義務付けられています。医療ソーシャルワーカーなどの専門スタッフに、高額療養費制度の手続きや仕事との両立について、無料で具体的な相談が可能です。
症例数や手術実績の豊富さ
病院が特定のがんに対してどの程度の治療実績があるかは、治療の質を判断する客観的な指標になります。
一般的に、症例数や手術件数が多い医療機関ほど、その病気に関する経験や治療ノウハウが蓄積されているとされています。多くの患者を診ている分、万が一、予期せぬ合併症が起きた際も迅速に適切な処置が行われる可能性が高まります。
自分が患っている部位や病状について、その病院にどれだけの治療実績があるかを知っておくことで、迷いなく治療を任せられるようになります。
通院のしやすさ
がん治療は退院後も薬物療法や放射線治療などで、数ヶ月から数年にわたり通院が続くことも珍しくありません。そのため、自宅からの距離や交通手段といった「通いやすさ」は、治療を継続する上での現実的なハードルになります。
遠方の有名病院は安心感がある一方で、体力が低下している時の長距離移動は身体に大きな負担を与えます。移動そのものが苦痛になれば、治療を続ける意欲を削ぐことにもなりかねません。
体調変化が起きた際、すぐに受診できる距離に病院があることは、生活の質(QOL)を維持しながら治療を完結させるための重要な条件です。

高齢者や持病がある人の病院選びの注意点
高齢の方や持病という不安要素がある場合は、がん治療中に「他の病気」が重症化するリスクを考慮し、大学病院や県立病院などの「総合病院」も検討すべきです。
入院や治療の負担によって、持病の悪化や別の重い病気が併発し、がん以外の原因で容態が急変するケースは少なくありません。
総合病院であれば、万が一、治療中に心筋梗塞や脳梗塞などが起きても、院内の各科が即座に連携して対応できる強みがあります。
一方で、がんセンターなどの専門病院はがん診療に特化しているため、専門外の疾患に対応できる医師の数は限られています。急病の際に他院への搬送が必要になるリスクを考えると、持病への不安が強い方には、幅広い診療科を備えた総合病院が安心です。
BeMECは日本最高峰の名医(スーパードクター)紹介サービスを提供
ご自身やご家族ががんと診断された際、最高の治療を受けたいと願っても、自力で最適な名医を探し出すのは非常に困難です。
BeMECでは、数多くの診療科の現役大学教授と顧問契約を結んでいます。お客様の病状に合わせ、最新の治療に精通した「日本トップクラスの名医」を厳選してご紹介し、実際の診察や治療まで確実にお繋ぎいたします。
各分野の権威である教授陣との直接的なネットワークがあるからこそ、一般的な情報検索ではたどり着けない、その分野の第一人者による一貫した診療を受けていただくことが可能です。
「今の治療方針のままで良いのか不安がある」「実績のある信頼できる医師に治療をお願いしたい」と考えている方は、ぜひ一度BeMECの名医紹介サービスへご相談ください。
関連記事:名医(スーパードクター)紹介サービスとは?利用方法や注意点も解説

まとめ
がんの病院選びは、治療の結果だけでなく、その後の安心感にも大きく影響します。
「有名だから」「近いから」といった理由だけで決めるのではなく、国の公的な基準を確認したり、自身の持病によるリスクまで管理できる体制があるかを見極めたりすることが、最良な環境を見つける近道です。
今の状況に迷いや不安がある場合は、専門家の知見を借りることも含め、検討することが重要です。自分に合った医師や病院を主体的に選ぶことは、適切な治療をスムーズに進めるための大きな助けとなります。
『やめなさい』では救えない―依存症が教えてくれる、人がつながる力 松本俊彦先生インタビュー (後編)
薬物・アルコール・市販薬オーバードーズを貫く、回復へのヒント
国立研究開発法人 国立精神・神経医療研究センター 精神保健研究所 薬物依存研究部は我が国における薬物乱用防止と薬物依存症回復支援に関する研究と診療をけん引してきた。
松本俊彦先生は精神科医として数多くの依存症患者さんの治療を行うとともに、同施設で多くの精神科医の指導も行っており、我が国を代表する依存症治療のトップ名医である。
世界レベルで活躍されている松本俊彦先生に、FeliMedix(フェリメディックス)株式会社の代表取締役会長で、横浜市立大学医学部肝胆膵消化器病学客員教授、大阪大学大学院医学系研究科招聘教授の小野正文先生が薬物依存症治療のトップ名医の診療の神髄と極意を伺った。

紹介
氏名:松本 俊彦(まつもと としひこ)先生(医学博士)

国立研究開発法人 国立精神・神経医療研究センター
精神保健研究所 薬物依存研究部 部長
薬物依存症センター センター長(兼任)
経歴
1993年 佐賀医科大学医学部卒業
1993年 横浜市立大学医学部附属病院研修医
1995年 国立横浜病院精神科シニアレジデント
1996年 神奈川県立精神医療センター 医師
2000年 横浜市立大学医学部附属病院精神科助手
2003年 横浜市立大学医学部精神医学教室医局長
2004年 国立精神・神経センター精神保健研究所 司法精神医学研究部 専門医療・社会復帰研究室長
2007年 同研究所 自殺予防総合対策センター 自殺実態分析室長
2008年 同研究所 薬物依存研究部室長を併任
2010年 独立行政法人 国立精神・神経医療研究センター精神保健研究所 自殺予防総合対策センター副センター長/薬物依存研究部 診断治療開発研究室長
2015年 国立研究開発法人 国立精神・神経医療研究センター精神保健研究所 薬物依存研究部 部長
2017年 国立研究開発法人 国立精神・神経医療研究センター病院 薬物依存症センター センター長併任
氏名:小野 正文(おの まさふみ)先生(医学博士)

横浜市立大学医学部肝胆膵消化器病学 客員教授
大阪大学大学院医学系研究科 招聘教授
FeliMedix株式会社 代表取締役会長・創業者・代表医師
経歴
1990年 高知医科大学医学部医学科卒業
1998年 高知医科大学大学院医学研究科修了
1998年 高知医科大学医学部第一内科助手
2000年 ベーラー医科大学感染症内科(米国)リサーチフェロー
2001年 ジョーンズホプキンス大学消化器内科(米国)リサーチフェロー
2015年 高知大学医学部附属病院 准教授
2019年 東京女子医科大学東医療センター内科 准教授
2021年 香川大学医学部肝・胆・膵内科学先端医療学講座 教授
2024年 大阪大学大学院医学系研究科 招聘教授
2025年 横浜市立大学医学部肝胆膵消化器病学 客員教授(併任)
学校にも家にも居場所がない若者が医薬品に託す「一時の逃げ場」
小野先生:
近年、若者の間で市販薬(OTC医薬品)の過剰摂取、いわゆるオーバードーズ(OD)による「医薬品依存」というのが深刻な社会問題となっており、マスコミでも多く報道されています。
松本先生は、この分野の第一人者として精力的に発信されております。
最近、若者の薬物依存の形態がどのように変化したのでしょうか。
また、市販薬ODの背景には、どのような「生きづらさ」や「痛み」などが隠されていると思われますか。
松本先生:
我々は2年に1回全国の精神科施設で薬物依存の動向をモニタリングしているんです。
四半世紀を振り返ると、違法薬物から捕まらない医薬品へシフトしていっているんです。
2000年代は処方薬ベンゾジアゼピンなどの睡眠薬依存が増えてきたんです。
その背景には精神科医療に対する心理的抵抗が国民の間で低くなってきて、割と気軽にメンタルクリニックに行けるようになったし、精神科医の数も増えたと思うんですよね。
でも、もう最近10年で見てみると、やっぱり市販薬なんです。
これはドラッグストアが増えてきたっていうところもあると思う。
もしかすると「ダメ。ゼッタイ。」みたいな、啓発がある程度効いていて、若者たちを違法薬物からは遠ざけているけれども、逆に「捕まらなければいいよねっ」ていう理屈になっている可能性もあるんですよね。
市販薬や処方薬を使っている10代の子たちは、ソーシャルスキルがないというより、そこまで追い詰められている子たちなんですよね。
20歳未満だと保険証も使えない、親にも先生にも相談できない、病院にも行けない。そうすると行き場はドラッグストアしかない。
特に女の子が多くて、コスメを買うついでに、つらさをごまかすために市販薬を買ってしまうケースが本当に多いです。
学校でも家庭でも孤立していて、相談できる環境がない子たちですね。
コロナ禍でステイホームが進んだとき、家の中の緊張が一気に高まり、その影響を一番受けたのが子どもたちでした。
医療機関は患者を絞っていたのに、うちの外来には10代の市販薬ODやリストカットの子たちが一気に来た。
学校があることで何とか踏みとどまれていた子たちが、家に閉じこもることで出口を失ってしまったんです。
今、子どもや若者の自殺は増えていて、特に中高生の女子が多い。普通、世界中どの国でもどの年代でも、自殺の疫学領域では「ジェンダーパラドックス」という共通した特徴が知られています。
それは、「既遂者は男性が多く、未遂者は女性が多い」という傾向です。
ところが、日本は中高校生だけジェンダーパラドックスが壊れていて、既遂者、未遂者ともに女子が多いんですよ。
市販薬のODも観察している限り9割が10代の女子です。
この二つはかなり重なっている。相関関係のデータを見ても無関係とは言えません。
だから、ODを繰り返す若者たちは、単に「不適切な使い方をしている子」ということではなく、自殺のハイリスク群として捉える必要があると僕らは考えています。
小野先生:
どうして女子ばかりなのですか?
松本先生:
やっぱり男性ってお酒か、さもなければ違法薬物に行くんですよ。追い詰められると、ひとりでいじけて痛飲するか、あるいは、世に背を向けて悪い仲間と付き合う。
一方で、女性の方が追い詰められたときに「援助希求行動」を取りやすいんです。
お医者さんに行ったりとか、誰かに相談したり、カウンセラーに相談したり、お医者さんに行けない子はドラッグストアの薬で対処したり、それは女性のいいところ。
女性が未遂で止まれるのは、援助希求行動のおかげとも言えるわけですよね。
ただそれが人につながるんじゃなくて、薬につながっただけで止まっちゃうと、やっぱり死んじゃうんですよね。

「やめなさい」では届かないODというSOSにどう向き合うか
小野先生:
若者にとって、市販薬ODは、いわゆる「合法薬物」の乱用という側面だけでなく、自傷行為に近い意味合いを持つと指摘されています。
この行為を「助けを求めるSOS」として捉えるべきと思われますか?また、その時に大人や社会が取るべき最も建設的な対応とは何でしょうか。
松本先生:
一番良くないのは、「何やってるの」「やめなさい」と頭ごなしに禁止する対応です。
その時点で対話が終わってしまい、なぜそこまで追い詰められたのか、背景を話し合うことができなくなっちゃうんですよ。
今年3月に厚生労働省が「OD(オーバードーズ)するよりSD(相談)しよう」という政府広報動画を出しましたが、当事者から強い反発を受け、削除されました。
人に相談して頭ごなしに叱責され、傷ついた経験があるからこそ、「人はあてにならない」と感じており、ODで何とか生き延びているのに、ただ相談しろと言ってもどこに相談すればよいのかよ、って反発があったんです。
相談したくても、「どうせやめろと言われるだけだ」と思えば、誰にも打ち明けられませんよね。
それだけ当事者が多く、これまでの大人のメッセージがいかにピント外れだったかを示している出来事だと思います。
大切なのは、「何があったの?」「市販薬を使うと、どんなふうに楽になるの?」と、まず背後にある問題に関心と好奇心を持って聞くようにしないとたぶん対話が成立しないのだと思うんです。
やっぱりその背景の病態というか背景が重要ですよね。
規制だけでは見えなくなる市販薬ODと地下化のリスク
小野先生:
市販薬の乱用を防ぐために、成分を含有する医薬品の販売規制を強化すべきだという意見もあると思いますけれども、先生は、いたずらな規制強化が若者より危険な状況に追い込むという可能性があるということで警鐘を鳴らしています。
規制強化のメリットとデメリット、そしてそれよりも優先して行うべき支援や対策について先ほどからもお話があったと思いますけど、具体的にお聞かせください。
松本先生:
市販薬の乱用を防ぐために、成分を含有する医薬品の販売規制を強化すべきだという考え方もありますが、単純な規制強化だけでは問題は解決しないというか、かなり慎重に考える必要があると思っています。
実際にドラッグストアでは未成年に売らないとか、身分証を確認するとか、かなり形式的な対応が進んでいますよね。
でも、その結果どうなっているかというと、未成年の子たちは優しい大人から高額で転売してもらうようになっている。
お金が必要だからパパ活をする子も出てくるし、薬と一緒に違法なものまで付いてくるケースもある。単に規制すれば地下に潜るだけ、という側面は確実にあります。
一方で、国や製薬メーカーにも考え直してほしい点は多いです。
医療費削減の名目でスイッチOTCをどんどん進め、ドラッグストアは急増して市場は10兆円に近い規模になっている。でもその裏で、市販薬のODによる救急搬送や依存症外来は確実に増えていて、結果的に医療費は減っていない。
セルフメディケーション税制まであって、市販薬の大量購入が後押しされている現状も、かなり矛盾しています。
さらに言えば、日本で普通に売られている風邪薬や鎮痛薬の中には、海外ではとっくに使用禁止になっている成分が含まれているものも少なくありません。
医療現場では使われないような、古い薬が市販薬として残っている。多くの人は「市販薬は効き目も副作用も弱い」と思っていますが、実際はそう単純じゃない。正直、ドラッグストアに並んでいる薬の多くは、なくても困らないものばかりです。
シンナーから市販薬まで変わり続ける薬物と変わらない若者の生きづらさ
小野先生:
我々の世代だと、昔は若者の薬物依存と言えば、「シンナー中毒」を思い出しますが、最近は減っていますか?
また使用者の背景にある心の状態、痛みは医薬品依存などと共通するものがありますか?
松本先生:
1980年代は校内暴力がピークで、シンナーは一世を風靡した。
でも、90年代から減り、2000年以降ほとんど見なくなりました。
その後は覚醒剤、処方薬、脱法ドラッグ、そして今は市販薬と、形はどんどん変わってきました。
でも、使っている若者たちの本質はあまり変わっていない。居場所がなかったり、学校や家庭で自分の価値を感じられなかったり、過去に深い傷を負っている子たちが多い。薬を使っている子たちの中で、本当に幸せな子ども時代を送ってきた子は、ほとんどいないんですよね。
だから、若者を危険に追い込むような規制を急ぐ前に、国や社会が本当に向き合うべきことがまだたくさんあると思っています。
親や学校がチームでつながり続けることで若者の「人を信じる力」を育てる
小野先生:
またオーバードーズ (OD)の方に戻らせていただきますけども、現在市販薬のODに手を出し始めている若者、あるいはその行為に気づき悩んでいる保護者や学校関係者に向けて、先生から温かくも具体的なアドバイスをお願いいたします。
松本先生:
まず保護者の方、この問題は半年で治るものではなく、ODを繰り返している子たちの治り方って、「3歩進んで2歩下がる」みたいな感じ。だから、一番大事なのは保護者も孤立しないことなんです。親御さんたちが相談できる場所も必要だと思うんですよ。
一人で悩むとろくなことがないので、ぜひお願いしたいのは地域の精神保健福祉センター(都道府県・政令市に必ずあるメンタルヘルスに特化した保健行政機関)で相談してもらいたいです。
そこにご家族がつながって、お子さんのことについて、どんな対応をしたらいいのかということを相談して欲しいと思います。
学校関係者も結構、やる気のある養護の先生やスクールカウンセラーの方たちが頑張ることがあるんだけど、潰れちゃって燃え尽きてメンタル休職ってこともあるんです。
ぜひ、学校でチームを組んでほしいですよね。一人で立ち向かわないこと。
校長先生が理解をして担任・養護教諭・部活の顧問・カウンセラーらを招集した上でそれぞれが手分けして長く支えてほしい。
中学・高校の3年間ですぐ解決しませんが、中学で先生を翻弄した子が高校に行くと、もっと早くSOSを出せるようになるんです。
学校の先生をうんと苦労させてようやく僕らのところに来た子たちは治療しやすく、人を信じられず親も信じられなかった子が、大人を振り回す中で人を信じること・助けを求めることを学び、困ったことをすぐ言ってくれるようになるんですよ。
だから、そういう意味ではODがすぐ止まなかったとしても絶対進歩はあるんですよ。

薬物は問題だけど生き延びる工夫でもあるという依存症のジレンマ
小野先生:
最後の質問になりますけれども、松本先生がこれまでにご経験された薬物・アルコール・医薬品依存治療における興味深いエピソードなどあればぜひ教えてください。
松本先生:
実は、「この人なかなか薬物やめられないよね」と思っていたけど、実はもともとADHDだった人とかいるんですよね。
ADHDで落ち着かない子たちって大体親からしょっちゅう怒られてばっかりいるからだんだん大人が信じられなくなって、思春期になると不良になるわけです。
そして不良グループの中で覚醒剤に出会うんですよね。
普通、覚醒剤を使うとテンション上がってハイになるんだけど、覚醒剤を使うとむしろ落ち着いちゃったりとかして物がちゃんと考えられるようになって仕事も上手くいくようになったりする。使ってるのがバレて逮捕されたりとかして刑務所出たり入ったりとかする人もいるんだけど、その中で僕らのところに来てADHDの薬物療法をしたら覚醒剤の欲求がなくなって仕事がうまくいくようになったりする人がいるんですよね。
まさにこれ自己治療だと思うんですよね。
要するに、一口に依存症といってもいろんな人がいて、この人なんかはいくら刑務所に行っても無駄で、ちゃんとした医療が欠かせない人なんだと思います。
小野先生:
我々も思いもよらない興味深い話や、社会的にも大切なことばっかり教えていただきました。
今日は本当にありがとうございました。
魔法の痩せ薬「マンジャロ」が招く“代謝と家計の蟻地獄”
最近、SNSや美容クリニックの広告で、「努力不要」「打つだけで痩せる」と宣伝されている薬があります。
2型糖尿病の治療薬である「マンジャロ(一般名:チルゼパチド)」です。
高度肥満や糖尿病の患者さんにとっては大変有効な治療薬であることは、以前もこのコラムでご紹介した通りです。
しかし、短期間で体重が大きく減ることから、本来の適応とは異なる、いわゆるダイエット目的で使用する人が急増しています。
ですが、ここで一度、冷静に考えてみてください。
その“簡単さ”の代償は、本当に軽いものでしょうか。
吐き気や下痢、食欲不振といった副作用だけが問題なのではありません。
実はこの薬には、体とお金の両方に長期的な影響を及ぼす可能性のある、より本質的なリスクが潜んでいます。
関連記事:マンジャロ®皮下注とは?「脂肪肝や肥満」治療も期待できる新薬!?

筋肉を削って痩せるという現実
マンジャロは強力に食欲を抑えることで摂取カロリーを減らし、その結果として体重が減少すると考えられています。
しかし、体重減少の中身は脂肪だけとは限りません。摂取カロリーが減ってエネルギー不足に陥ると、体は生き延びるために“分解しやすい組織”から使い始めます。
その代表例が筋肉です。
最近の知見では、こうした薬による減量では、減少した体重の約3〜4割が筋肉などの除脂肪量である可能性も示唆されています。
筋肉は、じっとしている間もカロリーを消費してくれる、いわば「代謝のエンジン」です。
そのエンジンを自ら減らしながら痩せることは、将来にわたって太りやすい体質を自分で作っていることにもなりかねません。
筋肉が減れば、基礎代謝は低下します。
基礎代謝が下がれば、少し食べただけでも脂肪をため込みやすくなります。
この状態で薬の使用を中止した場合、体重が戻りやすくなる、いわゆるリバウンドが起こる可能性があります。
そして、戻る体重の多くは脂肪であるケースが少なくありません。
つまり、体重が元に戻ったとしても、中身は別物です。
以前より体脂肪率は高く、代謝は低い、「さらに痩せにくい体」になってしまう可能性があります。
これが、薬に頼った減量で陥りやすい「代謝の落とし穴」です。
関連記事:適度な運動10の効果と運動量の目安、おすすめの運動方法を紹介
終わらない出費というもう一つの現実
問題は体だけではありません。
ダイエット目的でマンジャロを使用する場合、健康保険は適用されず、自由診療となります。
クリニックによって差はありますが、月に数万円、高い場合には10万円近い費用がかかり続けるケースもあります。
ここで注意すべきなのは、「やめると体重が戻りやすい体」になっている可能性がある点です。
つまり、痩せた状態を維持しようとすると、事実上、使用を継続せざるを得ないと感じる状況に陥る人も少なくありません。
これはもはや単なるダイエットとは言いにくく、見た目を維持するための“実質的なサブスクリプション”とも言える構造です。
年間で数十万円、数年続ければ数百万円規模になることもあります。
もし途中で経済的な理由などから継続できなくなった場合、その時点から、代謝が低下した状態でリバウンドと向き合うことになる可能性があります。
見た目は若返るどころか、老けることもある
さらに見逃せないのが、見た目への影響です。
急激に脂肪や筋肉が減少すると、皮膚がその変化についていけず、顔や体にたるみが目立つことがあります。
海外では、こうした状態を「オゼムピック・フェイス(痩せ薬顔)」と呼び、問題視する声もあります。
高い費用を払い、健康面のリスクにも配慮しながら治療を受けた結果が、「痩せたけれど老けて見える」という印象になってしまったとしたら、それは本当に満足できる結果と言えるでしょうか。
本当に知っておくべきこと
誤解してほしくないのは、マンジャロ自体は、糖尿病や高度(病的)肥満の治療において非常に価値のある薬だということです。
代謝を専門とする医師の指導のもと、適切に使用すれば、多くの人の健康と生活の質を支える重要な医薬品です。
しかし、「楽に痩せたい」という目的で使用する場合、代謝の低下や、長期にわたる金銭的負担といったリスクを背負う可能性があることは、十分に認識しておく必要があります。
一度減少した筋肉量や基礎代謝を、薬に頼らずに回復させるには、相応の運動量と厳しい食事管理が求められることも少なくありません。
誰にでも簡単にできることではないでしょう。
「簡単に痩せられる」という言葉の裏にあるのは、自由な体ではなく、薬と出費に縛られ続ける生活かもしれません。
その注射を打つ前に、ぜひ一度、自分自身に問いかけてみてください。
本当にこの方法に、長期的な生活設計を委ねる覚悟がありますか。
関連記事:日本人に合った最適な食事バランスや理想的な食事方法を解説
引用・参考文献
1. Jastreboff, A. M., et al.
Tirzepatide Once Weekly for the Treatment of Obesity.
The New England Journal of Medicine, 2022; 387: 205–216.
(SURMOUNT-1 試験)
2. Sargeant, J. A., et al.
Effects of glucagon-like peptide-1 receptor agonists on weight loss: focus on body composition and cardiometabolic health.
Journal of Clinical Endocrinology & Metabolism.
3. 日本糖尿病学会・日本肥満学会
「GLP-1受容体作動薬およびGIP/GLP-1受容体作動薬の適応外使用に関する適正使用のお願い」
(日本国内における不適切な適応外使用への注意喚起および、糖尿病患者への供給不足に関する声明)
4. Wilding, J. P. H., et al.
Weight regain and cardiometabolic effects after withdrawal of semaglutide.
Diabetes, Obesity and Metabolism.
(STEP 1 extension study)
5. 猿渡 由紀
「日本で急増『特効やせ薬』の残酷な末路――先行するアメリカで今さら『代謝の蟻地獄』に絶望する人が続出する訳」
東洋経済ONLINE, 2026年2月4日.
それは快楽ではなかった―依存症の現場で見えてきた“生きづらさ”の正体 松本俊彦先生インタビュー (前編)
薬物・アルコール・市販薬オーバードーズを貫く、回復へのヒント
国立研究開発法人 国立精神・神経医療研究センター 精神保健研究所 薬物依存研究部は我が国における薬物乱用防止と薬物依存症回復支援に関する研究と診療をけん引してきた。
松本俊彦先生は精神科医として数多くの依存症患者さんの治療を行うとともに、同施設で多くの精神科医の指導も行っており、我が国を代表する依存症治療のトップ名医である。
世界的レベルで活躍されている松本俊彦先生に、FeliMedix(フェリメディックス)株式会社の代表取締役会長で、横浜市立大学医学部肝胆膵消化器病学客員教授、大阪大学大学院医学系研究科招聘教授の小野正文先生が薬物依存症治療のトップ名医の診療の神髄と極意を伺った。

紹介
氏名:松本 俊彦(まつもと としひこ)先生(医学博士)

国立研究開発法人 国立精神・神経医療研究センター
精神保健研究所 薬物依存研究部 部長
薬物依存症センター センター長(兼任)
経歴
1993年 佐賀医科大学医学部卒業
1993年 横浜市立大学医学部附属病院研修医
1995年 国立横浜病院精神科シニアレジデント
1996年 神奈川県立精神医療センター 医師
2000年 横浜市立大学医学部附属病院精神科助手
2003年 横浜市立大学医学部精神医学教室医局長
2004年 国立精神・神経センター精神保健研究所 司法精神医学研究部 専門医療・社会復帰研究室長
2007年 同研究所 自殺予防総合対策センター 自殺実態分析室長
2008年 同研究所 薬物依存研究部室長を併任
2010年 独立行政法人 国立精神・神経医療研究センター精神保健研究所 自殺予防総合対策センター副センター長/薬物依存研究部 診断治療開発研究室長
2015年 国立研究開発法人 国立精神・神経医療研究センター精神保健研究所 薬物依存研究部 部長
2017年 国立研究開発法人 国立精神・神経医療研究センター病院 薬物依存症センター センター長併任
氏名:小野 正文(おの まさふみ)先生(医学博士)

横浜市立大学医学部肝胆膵消化器病学 客員教授
大阪大学大学院医学系研究科 招聘教授
FeliMedix株式会社 代表取締役会長・創業者・代表医師
経歴
1990年 高知医科大学医学部医学科卒業
1998年 高知医科大学大学院医学研究科修了
1998年 高知医科大学医学部第一内科助手
2000年 ベーラー医科大学感染症内科(米国)リサーチフェロー
2001年 ジョーンズホプキンス大学消化器内科(米国)リサーチフェロー
2015年 高知大学医学部附属病院 准教授
2019年 東京女子医科大学東医療センター内科 准教授
2021年 香川大学医学部肝・胆・膵内科学先端医療学講座 教授
2024年 大阪大学大学院医学系研究科 招聘教授
2025年 横浜市立大学医学部肝胆膵消化器病学 客員教授(併任)
意外なきっかけから始まった「依存症専門医」というキャリア
小野先生:
覚醒剤大麻など薬物依存、アルコール依存などの依存症治療の専門家は全国でも数少ないと思うのですが、この分野の専門家になられたきっかけやエピソードがあれば、教えてください。
松本先生:
せっかく素晴らしい質問をして頂いたんですけど、実はきっかけはジャンケンで負けたことなんです(笑)。
神奈川県内で依存症の専門病院があるんですが、前任の先生が辞めちゃったので、代わりに誰かが行かないといけなくなったんです。
依存症って精神科の中でも人気がなくて、みんな行きたがらなかったんですよ。
そこで「神の見えざる手に委ねよう」と、僕がじゃんけんで決めようと提案したら、負けたのが自分で、結局自分が行くことになったんです。
90年代半ばから後半にかけて、いわゆる第三次覚醒剤乱用期という時代がありました。
当時、横浜で診療していた僕は、覚醒剤の使われ方や広がり方が大きく変わっていくのを現場で見ていました。
注射ではなく、ガラスパイプで炙って吸う方法が主流になり、「シャブ」ではなく「S」や「スピード」といった呼び名が使われるようになって、若者の間に一気に広がっていったんです。
神奈川県内の公立高校で、トイレで覚醒剤を使う事件が頻発し、初診日には一度に7、8人の若い患者さんを診ることもありました。
横浜は本当に大変な状況でしたね。
病院の近くには、後に「よまわり先生」と呼ばれる水谷修先生がいて、行き場のない子どもたちを連れて来られることも多く、薬物だけでなく厳しい家庭環境を抱えたケースにも向き合いました。
そうした経験を通じて、依存症治療はとても専門的でありながら、普通の精神科以上に精神科の経験をフル動員しないといけない超応用領域だと気づいて、それからすごく面白くなってきましたね。

快楽ではなく「しんどさから逃れたい」依存症の本質
小野先生:
一般的に依存症は「快楽を求める病気」だと捉えがちですが、先生はよくYouTubeなどで苦痛を緩和したいという動機が本質だとおっしゃっていると思います。
この考え方が生まれた背景や、この視点を持つことが治療にどのような影響を与えるのかを、分かりやすく教えていただけますか。
松本先生:
少なくとも依存症の専門治療に来るレベルになった人たちは、例えばアルコール依存症の人なんかも「酒嫌いだ」って言ってるんですよ。
嫌いだけどやめられないし、自分を責めてる感じ。やってもそんなに気持ちよくない。あとは長く続く苦痛の方で大変な思いをするんです。
だから全然快楽を求めている感じには見えません。
人間って飽きっぽい生き物じゃないですか。どんなに気持ちがいいものでもすぐ飽きますよね。
なのに、なぜ一部の人がお酒や薬物を繰り返すのか。
それは「以前からずっと抱えていたしんどいことが一時的に消えたり楽になるから」手放さなくなるんですよね、普通の自分でいるために。
しんどい仕事や精神疾患、虐待・トラウマの記憶を和らげるためです。
この「苦痛の緩和」の視点を持つと患者さんに優しくなれるんです。
依存症は快楽追求と思い込みやすいですが、実際は楽しい時期はごく短く、長く苦しむ「かわいそうな人たち」だと実感します。
アメリカで80年代から言われていた考え方(自己治療仮説)を、僕が2013年に翻訳本で紹介した頃から、多くの依存症の臨床家に受け入れられ、それ以降、わが国の依存症治療に携わる医療者の質は多少なりとも向上したのではないかと、勝手に自負しています。
甘すぎる飲酒文化と厳しすぎる薬物バッシング
小野先生:
薬物依存とアルコール依存は、依存という点で共通しますが、治療アプローチや社会的なステグマ(偏見)において、どのような違いがありますでしょうか。
特に先生がアルコールを「断トツに危ない薬物」と指摘される理由について、改めて解説をお願いします。
松本先生:
日本ではアルコールに甘く薬物に厳しい特徴があり、社会的スティグマの度合いが大きく違います。
お酒の席では昭和時代にハラスメントが当たり前で、女性がお酌を強いられる文化もありました。
一方、薬物は強いバッシングで全てを失うイメージがあります。
僕自身もお酒を飲みますが、健康被害という点で見ると、内臓をここまでボロボロにする薬物はお酒以外他にほとんどないんですよ。
覚醒剤の方は内臓が比較的元気で、回復後にもレクリエーションでのスポーツなんかでも活躍してたりします。
一方、アルコール依存の方は身体機能の低下が長引き、筋力低下も深刻な方がいます。
法務省のデータや犯罪学研究で、暴力犯罪の加害者の6割から7割が犯行時に飲酒をしています。
児童虐待、ドメスティックバイオレンス、飲酒運転の背景にもアルコール問題が共通認識としてあり、これらを考えると、他者への危害でアルコールが断トツに危ない薬物なんですよね。
ただ、アルコールの規制は本当に難しいです。
みんなが大好きなので、規制するとやっぱり政権が持たなくなる、帝政ロシアが、結局ロシア革命でひっくり返ってしまった。
一番の原因はその前年に皇帝のニコライ2世が禁酒令を出したことがやっぱり影響しているんですよね。
それから、旧ソ連邦の解体もゴルバチョフが反アルコールキャンペーンを80年代の後半にやったんですよね。
ウォッカのアルコール度数の上限を25%に定めたり、酩酊時の暴力を非常に厳罰化したりしたら民意が離れていっちゃったんですよね。それで結局ああいう風に解体してしまった。
みんなが大好きなものは規制できないんですよ。だから、規制に成功しているのは少数派の人が好んでいる薬物なんです。
そういう観点はみんなあまり知られていなくてアルコールはいいけど、薬物は怖いと思われているんだけど、実は依存性とか、内臓障害を考えてみるとアルコールが一番やばいんじゃないかなって気がする。

アルコール性肝障害患者に対する肝臓内科医による支援・治療の工夫は
小野先生:
さらにアルコールについて続けてお伺いします。私は肝臓内科医として多くのアルコール性肝障害、アルコール依存の患者さんを診察、治療してきたのですが、禁酒や減酒を実行してもらうのは容易ではないと感じています。
そこで、特に肝臓内科医はそのような患者さんに対してどのような指導をしたら上手くいくと思いますか?
松本先生:
医者も看護師さんも完璧を求めてしまい、再発すると「ダメだよ」と怒ってしまうんですよね。
断酒・減酒を簡単に言い、自分のお酒問題を棚上げしたり、「もう診ません」と放棄したりするケースも結構ありました。
僕は、「断酒が理想」ですがどうしてもできない人には、最悪の事態を防ぐためにビタミンBやタンパクを補うのも方法だと思います。
英国のクリニックではホームレスのアルコール依存症患者さんにビタミンやたんぱく質豊かな炊き出しの食事を提供していて、それを食べたらお酒を1杯だけ出す。
毎日飲みたい人は毎日来なきゃいけなくなるんですよ。そうすることで肝硬変の発症を抑えられるってことですね。
我々はホームランを打つ必要はなくて、フォアボールでもいいから塁に出るっていう。
ちょっとでもマシなことをやるというのも医者の役割なんじゃないかと思っていますね。
だから、手のつけやすいところから自分を大事にすることを実践していくということも、回り道ではあるけど悪くないのかなと思っています。
内科の先生にも少しだけ優しくなっていただきたいですね。
依存症の人を特別視しない社会へ
小野先生:
依存症は「孤立の病」とも言われていると思いますが、依存症患者が社会で孤立しないために、家族や友人、地域社会といった「人とのつながり(コネクション)」はどのような役割を果たすべきでしょうか。
松本先生:
別に特別に優しくしてほしいとか、腫れ物みたいに扱ってほしいとは思っていないんですよ。
普通の人として、普通に接してほしい、それだけなんです。
実は、お酒や薬物をやめた依存症の人って、外から見ると本当に普通の人なんですよ。
むしろ、社会でしっかり活躍してきた人も多いくらいです。
それなのに、みんなが身構えてしまうのは、これまでの予防啓発のやり方に問題があると思っています。
たとえば昔の「覚醒剤やめますか、人間やめますか」みたいなキャンペーンですよね。
ああいう行き過ぎた啓発は、結果的に差別や偏見を強めてしまう。
実際、ダルクみたいな回復施設ができると、今でも住民の反対運動が起きたりします。
学校の予防教育でも、「ダメ。ゼッタイ。」というお決まりのキャッチコピーを連呼し、その上で乱用防止啓発ポスターを描かせると、みんな薬物依存症の当事者をゾンビやモンスターみたいに描くわけです。
当事者を醜悪に描けば描くほど、コンクールで高く評価されるんです。
大体が、ガイコツみたいな顔で、注射器を持って人を襲う絵です。本人は薬物を表しているつもりでも、結局は当事者のイメージになってしまう。
これを他の病気、たとえばハンセン病やHIV感染症で同じようにやることは許されるのか、って話なんですけど。
こういうことを40年近く続けてきた結果、「昔、覚醒剤やってました」と言った瞬間に、人の見る目が変わってしまう社会になった。
少し遅刻しただけで、「やっぱりだらしない」「またやってるんじゃないか」と思われてしまう。
実名報道もそうです。一度名前が出たら、ネット社会ではデジタルタトゥーとして一生残る。家も借りられない、就職もできない、銀行口座も作れない、といった社会的制裁を何十年も受け続けるんです。
一方で、盗撮みたいな別の依存症では、示談が成立すれば不起訴になって名前も出ず、元の立場に戻れる人もいる。
薬物は示談相手がいないから、起訴されやすい。その違いを、社会全体があまりにも当然のように受け入れている気がします。
結局、今のやり方は人を孤立させているだけなんですよ。
国の啓発も、メディアの報道も、そこが少しでも変わらないと、根本的な解決にはなかなかつながらないと思いますね。
失敗を歓迎し続けることで「もしかしてやめられるかも」を育てる場
小野先生:
スマープは薬物やアルコール依存症の治療を支援するための集団治療プログラムと伺っていますが、プログラムの特徴や重要な点、プログラムへの参加のメリットなどをお聞かせください。
松本先生:
もともと日本の依存症治療は、久里浜医療センターで始まった入院中心の「久里浜方式」がベースでした。
ただ、退院してからの外来プログラムがなく、特に薬物依存症はアルコールのプログラムを無理やり置き換えて使っていたんですね。
でもアルコールはダウナー系、覚醒剤やコカインはアッパー系の薬物で、性質がまったく違います。
アッパー系の薬物は、やめること自体は比較的簡単なんだけど、目の前にあると我慢できずにすぐ再発する。
一方、耐性がどんどん上がって、いくら飲んでも離脱症状を抑えきれなくなってしまうから、最終的にはアルコールは飲んでも飲まなくても地獄みたいになって、本人の方から入院を求めてくる。
この違いがあるので、薬物では入院プログラムがうまくいかなかったんです。
そこで外来で続けられるプログラムが必要だ、ということで、覚醒剤などを主な対象にしてスマープを作りました。
結果的に、今ではアルコールにも使われるようになっています。
スマープのメリットは大きく二つあって、一つはマニュアルとワークブックがあるので、短期間の研修でいろんな医療者が提供できること。
依存症は苦手意識を持つ医療者が多いんですが、「これならできる」と思える点は大きいんです。
もう一つは、とてもゆるいプログラムだということ。大事なのは継続であって、最初から完全にやめることを目標にはしていません。
また使っちゃった、でも来たのは偉いよ、というスタンスで、失敗を責めない。だから、まだやめる自信がない人もつながれるし、通う中で減ってきたり、「もしかしてやめられるかも」と思える人だってまれではないんです。
結局、間口を広げて取りこぼさないためのプログラムなんだと思っています。
後半へ続く
子宮頸がんの治療の名医(スーパードクター)を受診するお勧めポイント
子宮頸がんは、進行すると命に関わる可能性がある疾患です。
ただし、治療法の選択や受ける医療機関によって、その後の経過が大きく変わることもあります。
本記事では、子宮頸がんの主な治療法をわかりやすく整理し、あわせて治療を任せる医師や病院の選び方についても解説します。

現在の治療に不安がある方が、判断材料を得られる内容をまとめました。
子宮頸がん治療における手術療法
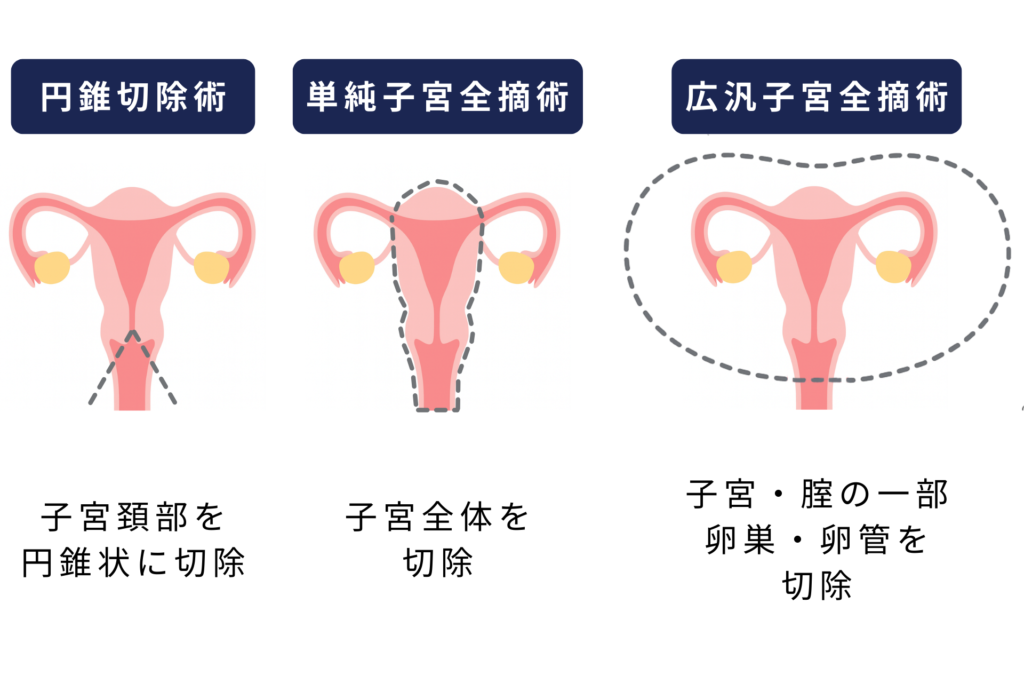
子宮頸がんでは、がんの進行度や病変の広がりに応じて手術が選択されます。
特に早期の段階では、手術が治療の中心となることが多いです。
病変の範囲や深さによって、適応となる術式は異なります。
円錐切除術
円錐切除術は、子宮頸部の病変部分を円錐状に切除する手術です。
主に初期の子宮頸がんや上皮内がんに対して行われ、病変の範囲や深さを確認する診断目的も兼ねることがあります。
子宮体部を温存できるため、身体への侵襲は比較的軽度です。
ただし、切除断端の所見によっては、追加治療が必要になる場合もあります。
単純子宮全摘術
単純子宮全摘術は、子宮全体を摘出する手術です。
円錐切除術では治療が不十分と判断された場合や、がんが子宮頸部にとどまっている症例で選択されます。
周囲組織への切除範囲は限定的であり、広汎子宮全摘術に比べると手術侵襲は比較的軽度です。
ただし、子宮を摘出するため、術後は妊娠が不可能になる点に注意が必要です。
広汎子宮全摘術
広汎子宮全摘術は、子宮に加えて子宮周囲の靱帯や結合組織、場合によっては骨盤内リンパ節まで含めて切除する手術です。
主に、子宮頸がんが子宮周囲へ広がるリスクがあると判断された症例に対して行われます。
単純子宮全摘術より切除範囲が広いため、手術時間や身体への負担は大きくなる傾向です。
その一方で、局所再発のリスクを下げる目的で選択される重要な治療法でもあります。
関連記事:早期発見・早期治療が大切?乳がん予防のためにも人間ドックを受けよう
子宮頸がん治療における放射線治療
子宮頸がんでは、手術が難しい場合や再発リスクが高い場合に、放射線治療が重要な選択肢になります。
特に中期以降の症例では、手術と並ぶ治療の柱となることが多いです。
病変の広がりや全身状態によって治療の組み合わせが選択されるため、放射線治療は状況に応じた柔軟な判断が求められます。
外照射
外照射は、体の外側から放射線を照射して子宮頸がんを治療する方法です。
子宮だけでなく、周囲のリンパ節や病変が広がっている可能性のある範囲にも照射が可能で、広い領域をカバーできる点が特徴です。
ただし、膀胱や直腸などの周辺臓器にも影響が及ぶ可能性があるため、照射範囲や線量は慎重に計画されます。
小線源治療
小線源治療は、放射線を出す器具を子宮頸部に挿入し、腫瘍に近い距離から集中的に照射する治療法です。
外照射と比べて周囲臓器への影響を抑えながら、高線量をがん組織に届けられる点が特徴です。
多くの場合は外照射と組み合わせて行われ、治療効果の向上が期待されます。
化学放射線療法
化学放射線療法は、放射線治療に抗がん剤を併用する治療法です。
抗がん剤によって放射線の効果が高まり、進行した子宮頸がんの治療で標準的に用いられるケースがあります。
ただし副作用が出やすくなるため、全身状態や合併症の有無を確認しながら慎重に進める必要があります。
子宮頸がん治療における抗がん剤治療
子宮頸がんの抗がん剤治療は、放射線治療との併用や、再発・進行例に対する全身治療として行われます。
放射線の効果を高める目的で使われる場合もあれば、手術や放射線だけでは対応が難しいがんの進行を抑える目的で用いられることもあります。
主に使用される薬剤には、以下のようなものがあります。
- シスプラチン
- カルボプラチン
- パクリタキセル
- トポテカン
薬剤は、病期、治療の目的、体力や臓器機能などを総合的に判断して選択されます。
近年では、分子標的薬や免疫療法が併用されることもあり、抗がん剤治療の位置づけは症例ごとに慎重に判断されます。
子宮頸がん治療における分子標的薬・免疫療法
分子標的薬と免疫療法は、主に再発・進行した子宮頸がんに対して用いられる治療です。
従来の抗がん剤とは作用の仕方が異なり、がん細胞や免疫の仕組みに直接働きかける特徴があります。
すべての患者に適応されるわけではなく、検査結果や病状をもとに治療の必要性が判断されます。
分子標的薬
分子標的薬は、がん細胞の増殖や血管新生に関与する特定の分子を狙って作用する薬です。
通常の抗がん剤とは異なる仕組みで働き、再発例や進行例において治療の選択肢となる場合があります。
ただし、効果には個人差があり、副作用への配慮も必要となるため、使用の可否は検査結果や全身状態をもとに判断されます。
免疫療法
子宮頸がんに対する免疫療法には、以下などがあげられます。
- 免疫チェックポイント阻害薬
- がんワクチン療法
- 細胞療法
- 樹状細胞ワクチン
免疫チェックポイント阻害薬以外の治療については、実施している医療機関が限られており、一般的な治療として広く行われているわけではありません。
治療の選択肢として提示されるかどうかは、病状や検査結果、通院先の医療機関によって異なります。
名医による子宮頸がん病治療を受ければ生存率は上がるのか
名医による治療が子宮頸がんの生存率にどのように影響するかについては、明確な統計データはありません。
しかし、日本最先端治療を行う日本トップ名医には、全国から治療困難な子宮頸がんの症例が日々紹介され、多くの子宮頸がん患者を治療しています。
このため名医は、一般的な子宮頸がん専門医に比べ最先端治療に対する多くの知識と経験を有しているため、生存率や生活の質の向上が期待できます。
子宮頸がん治療の名医を見つける方法
子宮頸がん治療の名医を見つけるのは簡単ではありません。
名医が在籍している病院では、子宮頸がんなどの治療成績がホームページに掲載されていることが多く、難しい症例が多いにも関わらず良好な治療成績であることが確認できますので、参考にするのも方法の1つです。
さらに、名医紹介サービスを利用すれば、ネットや雑誌などでは見つけることが出来ない本物の名医を推薦、紹介してもらえます。
関連記事:名医(スーパードクター)紹介サービスとは?利用方法や注意点も解説
関連記事:無料で探す医師 vs 有料で出会う名医(スーパードクター)|本当に後悔しない医師選びとは?
BeMECは日本最高峰の名医紹介サービスを提供
子宮頸がんに対し名医の治療を受けたいとお考えの方には、BeMECがご希望に沿った最良の名医をご紹介いたします。
当社では婦人科の教授と顧問契約しているので、子宮頸がん治療の日本トップ名医をご紹介し、その名医による一貫した診察と治療を確実に受けて頂くことが可能です。
現在の治療が今のままで良いのか不安に感じている方や、信頼できる医師に治療をお願いしたいと考えている方は、ぜひBeMECの名医紹介サービスへご相談ください。


私たちの体に備わった「最強の力」
私たちの体には、生まれた時から「恒常性維持機能(こうじょうせいいじきのう)」という、最新の科学でもつくることができない“最強のシステム”が備わっています。
これは、どんな環境でも元気に生き抜こうとするための、自動調整システムです。
しかも、この機能は心にも体にも備わっています。
心では、潜在意識の奥にある知恵が、気持ちや行動を守ろうと働きます。
体では、神経・免疫・ホルモン・代謝といった仕組みが連携し、常にベストな状態を保つように動いています。
例)
- 寒いときは体温を上げようと震えたり、血管を縮めて熱を逃がさないようにする
- 暑いときは汗をかいて体温を下げる
- 甘いものを食べすぎたら、血糖値を下げるためインスリンを分泌する
- 水分が足りないときは、腎臓が水を再吸収して尿の量を減らす
このように、体温・血圧・血糖値・水分量・pH(酸性とアルカリ性のバランス)などが、いつも一定に保たれているのは、この恒常性維持機能のおかげです。
私たちが意識していないときも、眠っている間も、ずっと働き続けてくれています。
恒常性維持機能を活かすことが“最強の治療法“
どんなに優れた医師や薬でも、症状を一時的に抑えるだけでは本当の改善にはなりません。
自分の体が本来持っているこの力をしっかり働かせることこそ、自然治癒力を最大限に発揮する方法なのです。
この「最強のありがたいシステム」に感謝し、日々の生活でサポートしてあげれば、あなたの体は自ら元気を取り戻し、守り続けてくれます!
今日からできる「恒常性維持機能」を最大限活かす生活習慣
- 食事: できるだけ自然に近い食品を選び、加工食品を控える
→ 日本人なら「まごはやさしい」の和食がおすすめ - 運動:1日7,000歩以上歩く人は、健康寿命が長くなると言われている
- 睡眠:体の修復時間とされる6時間半以上を確保
- 感情: どんなときもニコニコ、笑顔で過ごす

「疲れない身体」を手に入れよう
最近、仕事で関わった20代~30代の男性たちから「疲れる」との声をよく聞きます。
とくに過激な運動をしてるわけでもないのです。まだまだ身体の重さを感じず、やりたい事に邁進出来る時期なのにどうしてでしょう?
皆さんに共通するのが『食生活の悪さ』です。
外食が多かったり、コンビニ弁当、菓子パン、インスタント食品などを多く食べている場合がほとんど。これではカロリーは足りていても、ビタミン・ミネラルが不足していて食べた物を十分にエネルギーに変換することができません。
食べ物からエネルギーができる過程では、多種多様のビタミン・ミネラルが必要不可欠です。エネルギーが不足すれば当然「疲れ」を感じやすくなり、またエネルギーに変えられなかった食べ物は老廃物として身体に溜まっていきます。
また、農薬や添加物だらけの食べ物があふれており、これらの身体に悪さをする成分がきちんと身体から排出されなければ、健康を損ないます。
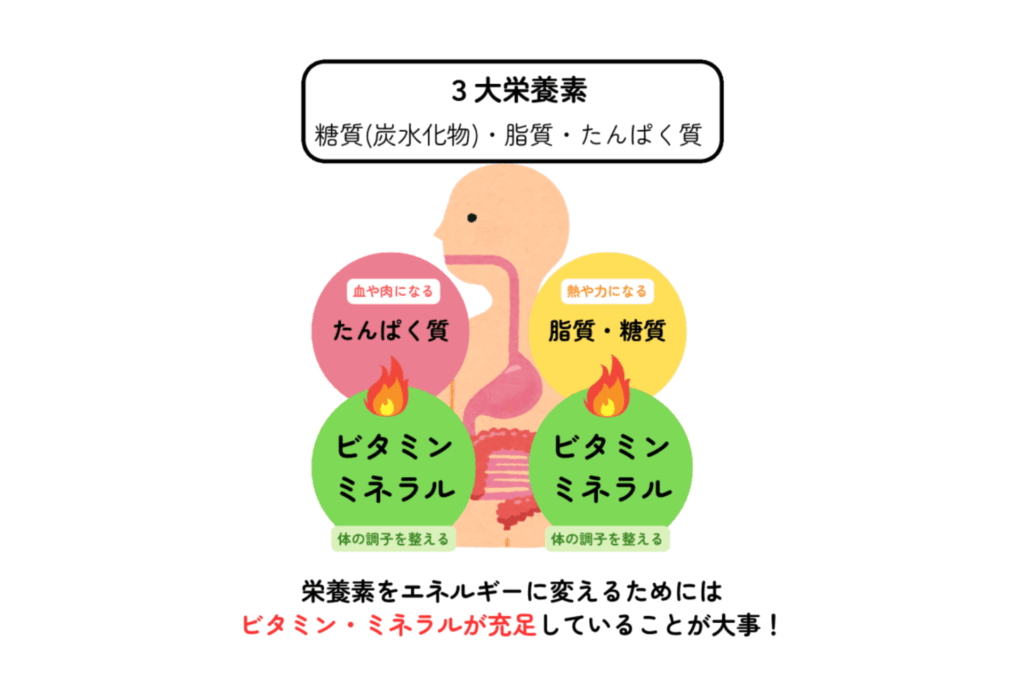
- 体温を保つのもエネルギー
- 食べ物を消化吸収するのもエネルギー
- 血液をつくるのもエネルギー
- ホルモンをつくるのもエネルギー
- 律神経を調整するのもエネルギー
- 解毒をするのもエネルギー
- 身体を修復するのもエネルギー
- 物事を考えるのもエネルギー
- 免疫が働くのもエネルギー
生きていくためには、これだけ多くのエネルギーを作り出す必要があるのです。
食べる物が変われば、確実に身体が変わります!!
身体が変われば、仕事でのパフォーマンス向上も期待できます!!
今回は食事に着眼して、日本人に合う食事をご紹介いたします。
コラム「日本人に合った最適な食事バランスや理想的な食事方法を解説」

アスリート必見!勝てるカラダの抗酸化力!
あなたの身体、“サビ”ていませんか?!
「アスリート=健康優等生」と思われがちですが、実はそうとも限りません。
先日、トライアスロンに参加される選手の方たちに「ベジチェック※」を実施したところ、ほとんどの方が目標値を下回る結果が出ました。
※べジチェックとは
手のひらを約30秒センサーに当てるだけで、皮膚中のカロテノイド量を光で測定し、野菜摂取レベルを簡単に把握できる機器です。
野菜不足=抗酸化不足です。
ここでいう「抗酸化」とは、体内で発生する活性酸素(ストレスや運動負荷で増える酸化物質)を中和し、細胞の損傷を防ぐ働きのこと。
活性酸素は少量なら免疫や代謝に必要ですが、過剰になると細胞を酸化=サビつかせます。その結果、筋肉や血管、皮膚の老化が早まり、疲労回復も遅くなります。
ベジチェックで低い数値が出た場合、それは「体のサビ止め役(抗酸化成分)」が不足しているサイン。
特にアスリートは、日々の激しいトレーニングで細胞修復に多くの栄養を消費します。普段から野菜を意識していても、必要量に届いていないケースは少なくありません。
中でも20~30代のアスリートは、若さと気力で押し切れてしまう分、疲労や体のトラブルに気づきにくく、抗酸化成分が圧倒的に不足しがちです。だからこそ、若いうちから意識的に抗酸化成分を補うことが、競技を長く続け、最高のパフォーマンスを維持するためのカギになります。
では、弊社のお客様で【クロレラバイオリンク】を愛飲されている方の数値を見てみましょう。
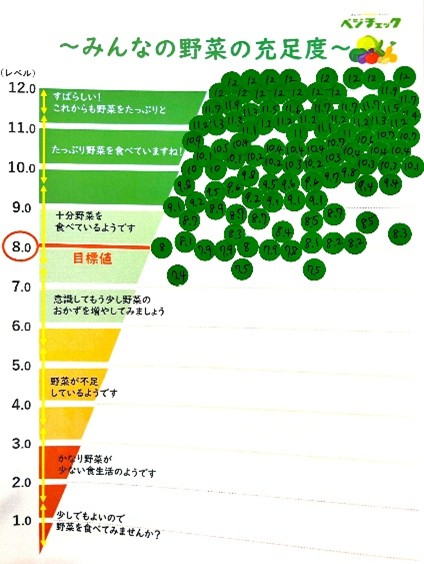
ほとんどの方が、目標値を大幅に超える数値が出ています。
べジチェック最高値である12点の方も大勢いらっしゃいます。
パフォーマンスは「細胞の酸化対策」からつくられる
人の体は約37兆個の細胞でできています。
筋肉も、血液も、骨も、心肺機能も、そのすべては細胞の働きの結果です。
激しいトレーニングやストレスは、体内で活性酸素を大量に発生させます。
これは細胞を酸化(=サビつかせる)させ、炎症や疲労の蓄積、回復力低下の原因に。
細胞がサビついたままでは、いくらトレーニングを積んでも本来の力は引き出せません。
細胞の材料(栄養)が十分にあり、さらに酸化ストレスから守られてこそ、強い体はつくられます。
特に糖質やプロテインばかりに偏った食事では、抗酸化力の要であるビタミン・ミネラル・植物栄養素が不足しがち。
この不足こそが、炎症や疲労の慢性化を加速させる大きな要因です。
細胞をサビから守る4つのヒント
- 抗酸化成分(クロロフィル、βカロテン、ビタミンC・Eなど)を意識的に摂る
- 発酵食品や水溶性食物繊維で腸を整え、抗酸化成分の吸収を高める
- ミトコンドリアを元気にする栄養(鉄・マグネシウム・葉緑素)でエネルギー効率を上げる
- 疲労の出方・回復のタイミングを観察し、「自分の抗酸化力」を日々チェックする
関連記事:【東洋医学】お疲れが続くあなたは肝臓・胆嚢に原因が?!
クロレラバイオリンクで“内側から錆びない身体”へ
食事だけで抗酸化成分の必要量をまかなうのは難しく、特に練習量の多い選手は消耗が激しいため、常に不足傾向にあります。
そこでおすすめしたいのが、『クロレラバイオリンク』。
- 59種類以上の栄養素
- 18種類のアミノ酸
- 強力なクロロフィルによる抗酸化・解毒作用
- 持久系アスリートの疲労回復と免疫維持をサポート
クロレラバイオリンクは自然由来の総合栄養食で、酸化ストレスから体を守ってくれます。
日々の食事で補いきれない部分を、手軽にしっかり補えるのがクロレラの大きな魅力です。
疲れにくい、回復が早い、肌が変わった――そんな声も続々と届いています。
まさに「アスリートの強い味方」です。
おわりに
一流の選手ほど、「体の内側」への意識が高く、若いうちから“サビない身体をつくる”ことを習慣化しています。
今より1%でも、細胞が元気になること。
それが、ケガの予防やパフォーマンスアップにつながるはずです。

無料で探す医師 vs 有料で出会う名医(スーパードクター)|本当に後悔しない医師選びとは?
情報があふれる時代、私たちは“自分で探す”という選択をする

いまは、誰もがスマートフォンひとつで病院を調べ、医師の経歴をチェックできる時代です。
検索すれば口コミやランキングサイトも簡単に見つかる。
だからこそ多くの方が、「名医(スーパードクター)紹介?気になるけど…まずは自分で探してみよう」と考えます。
実際、名医(スーパードクター)紹介に興味を持っても、
「そこまで大げさにしなくても」「紹介料が高いのでは?」
と、利用に踏み切れない方が多くいらっしゃいます。

でも、医師にも“レベルの差”があるのは、間違いのない事実

しかし、どれだけ情報があふれていても、「本当に信頼できる医師に出会えるかどうか」は別問題です。
同じ診療科でも、医師ごとに治療方針や技術レベル、経験値は大きく異なります。
これは医療現場に身を置く者であれば誰もが知っている事実です。
症状が軽いうちはそれでも大きな問題にはならないかもしれません。
ですが、難治性の病気やセカンドオピニオンが必要な状況では、“どの医師に出会うか”が、その後の人生を左右することすらあります。
この事実に気づいている人は、すでに“投資”している

実は、この「医師の選び方の違い」に早くから気づいている方たちがいます。
それが、富裕層や医療リテラシーの高い層です。
彼らは、必要なときに追加費用を払ってでも、“自分に本当に合った名医(スーパードクター)”にたどり着こうとします。
口コミでも広告でもなく、専門家が直接見極め、紹介する医師へ。
彼らにとってそれは、「高い費用」ではなく「納得できる価値」なのです。
情報が無料だからこそ、有料の価値に気づける人でありたい

今は、無料で膨大な情報が得られる時代。
ですが、“正確な情報”や“真に有益な選択肢”は、有料でしか得られないこともあります。
名医(スーパードクター)紹介サービスは、その最たる例の一つです。
大切なのは、「医療で後悔しないこと」。
そのためには、正しい選択肢を、正しいタイミングで選べること。
そしてその判断に信頼できる伴走者がいることではないでしょうか。
「自分で頑張る」ことは大切です。
でも、頑張るべき方向を見極めることは、もっと大切かもしれません。

「先進医療」とは?後悔しない選択のための基礎知識
がんや難病など、命に関わる病気に直面したとき、多くの人が「最善の治療法を受けたい」と願います。
そんなとき耳にするのが「先進医療」という言葉ではないでしょうか。

先進医療とは何か?

先進医療とは、厚生労働省が認可した、最先端の医療技術のことを指します。
保険診療との併用が可能なものもあり、通常の治療では難しいとされる病気にも、新しい治療の選択肢が広がる可能性があります。
令和7年6月1日現在で77種類が登録されています。
関連記事:パーソナルドクターとは?今後主流になる新たな医療の形
先進医療の種類
先進医療は、「先進医療A」と「先進医療B」に分類されます。
先進医療Aは、未承認の医薬品や医療機器を使用しない技術で、比較的安全性が高いとされています。
一方、先進医療Bは、未承認の医薬品や医療機器を使用する技術で、より慎重な評価が必要とされます。
以下は、代表的な先進医療の例です:
- 陽子線治療:がん細胞に対して高精度で放射線を照射する治療法。
- 重粒子線治療:陽子線よりも重い粒子を用いた放射線治療で、より高い治療効果が期待されます。
- 内視鏡的胃局所切除術 (EFTR):胃の腫瘍を内視鏡で切除する手術法。
- 子宮内膜受容能検査:不妊治療において、子宮内膜の状態を評価する検査。
これらの治療法は、特定の医療機関でのみ実施されており、患者の状態や希望に応じて選択されます。
受けられる条件と手続き

先進医療を受けるには、以下の条件を満たす必要があります:
- 患者が先進医療を希望すること
- 担当医師がその必要性と合理性を認めること
- 厚生労働省に届け出た医療機関で実施されること
- 治療内容や費用について十分な説明を受け、同意書に署名すること
これらの条件を満たすことで、先進医療を受けることが可能となります。
費用と保険の関係

先進医療にかかる費用は、技術料が全額自己負担となります。
ただし、診察料や検査料、投薬料、入院料などの通常の治療と共通する部分については、公的医療保険が適用されます。
また、これらの費用は高額療養費制度の対象となるため、一定の負担軽減が図られます。
先進医療を選ぶ際の課題

しかし、先進医療を選ぶ際にはいくつかの課題があります。
技術の選択肢が増える一方で、「自分の病気にとって最適な先進医療とは何か」を見極めるのは簡単ではありません。
さらに、どの病院・医師がその技術に熟練しているのかまでは、なかなか調べきれないのが現実です。
ここで重要なのが、「名医」と呼ばれる、専門性と経験を兼ね備えた医師に相談することです。
先進医療の成果は、技術そのものだけでなく、それを扱う医師の技量によって大きく左右されます。
的確な診断と、技術への深い理解があってこそ、患者にとって本当に有益な治療選択が可能になるのです。

まとめ
先進医療は、最新の医療技術を用いた治療法であり、患者の選択肢を広げるものです。
しかし、技術料が全額自己負担となるため、費用面での負担が大きくなる可能性があります。
そのため、治療を受ける前に、医師と十分に相談し、治療内容や費用について理解を深めることが重要です。
当社では、こうした医療選択に悩む方のために、病状に応じた「名医」をご紹介するサービスを提供しています。
全国の専門医ネットワークと連携し、患者様一人ひとりにとって最適な医師・治療機関をご案内します。
先進医療の選択肢を考えるとき、最初の一歩は「名医に出会うこと」から始まります。
不安なときこそ、信頼できる専門家の力を!私たちがお手伝いいたします。





