【5年先が読める】~脳神経外科トップ名医の神髄に迫る~(前編)
順天堂大学大学院医学研究科脳神経外科学教室は、脳腫瘍治療において日本最高峰の診断・治療レベルを有する日本最大規模の脳神経外科学教室である。
近藤聡英主任教授は、同講座において若手医師たちに診療、研究、教育の指導を行うとともに、医療は疾患によって低下した患者さんの生活の質を改善すべきとして、「必ずしも手術ありきの医療」ではなく患者さんの立場に立った多面的な方法にて疾患の診断・治療を行っている。
世界レベルで活躍されている近藤教授に、FeliMedix(フェリメディックス)株式会社の創業者で、現在は代表医療顧問の小野正文教授(香川大学医学部肝・胆・膵内科学先端医療学講座)が、脳神経外科トップ名医の診療の神髄と極意を伺った。

紹介
氏名:近藤 聡英(こんどう あきひで)

順天堂大学医学部脳神経外科学講座 担当教授(主任教授)
経歴
1999年 順天堂大学医学部卒業
2003年 順天堂大学医学部脳神経外科学講座 助手
2005年 日本脳神経外科学会認定医
2007年 独立行政法人 理化学研究所
2007年 米国ノースウェスタン大学
2010年 順天堂大学医学部脳神経外科学講座 助教
2012年 順天堂大学医学部脳神経外科学講座 准教授
2019年 順天堂大学医学部脳神経外科学講座 先任准教授(助教授)
2020年 順天堂大学医学部脳神経外科学講座 担当教授(主任教授)
氏名:小野 正文(おの まさふみ)

香川大学医学部肝・胆・膵内科学先端医療学講座 教授(医学博士)
大阪大学大学院医学系研究科 招聘教授
東京女子医科大学付属足立医療センター内科 非常勤講師
FeliMedix株式会社 創業者・代表医療顧問
経歴
1990年 高知医科大学医学部医学科卒業
1998年 高知医科大学大学院医学研究科修了
1998年 高知医科大学医学部第一内科助手
2000年 ベーラー医科大学感染症内科(米国)リサーチフェロー
2001年 ジョーンズホプキンス大学消化器内科(米国)リサーチフェロー
2015年 高知大学医学部附属病院 准教授
2019年 東京女子医科大学東医療センター内科 准教授
2021年 香川大学医学部肝・胆・膵内科学先端医療学講座 教授
2024年 大阪大学大学院医学系研究科 招聘教授 (併任)
脳神経外科として国内最大の大学講座である理由
小野先生:
順天堂大学は脳神経外科の、特に脳腫瘍の手術件数としては日本一ということでお聞きしております。
診療科および近藤先生ご自身として、どのようなことに心がけていらっしゃるかお聞かせください。
近藤先生:
実は、脳腫瘍の手術が看板と言いましょうか、メインなんですけれども、我々としては国内有数な分野を多く有しています。
そのうちの一つは、てんかん外科は、全国一件数が多いことは非営利団体から公表されていますし、少し前ですと脳血管内治療数も1番と言われていました。
現在でも少なくとも5番以内には入ります。
ちょっと特殊なパーキンソンの外科医療というのもありますが、これも国内トップだと思います。
したがって、大学講座の脳神経外科としては国内最大の講座と言えると思います。
具体的には、脳外科の教科書を買ってきて、パラっとページを開くとそのページの手術が明日ある、どこのページを開いてもやれない手術はないというのが僕らの講座です。
先生のご質問にお答えすると、脳という臓器に対して興味のある人間を集めるよう心がけています。
例えば、私はメインで腫瘍を担当しますが、脳腫瘍によって難治性のてんかんみたいなのが起こりえます。
その場合には我々は腫瘍をきっちり治してあげて、その後、すぐにてんかんのチームが引き継げる体制を整えています。
また、腫瘍でも血管障害が絡んでくるケースがあるので、その場合は血管チームの医師たちがよく調べてくれて我々に戻してくれるという順番になっています。
脳という臓器に対応するあらゆるシステムを作り上げているので、結果的に多方面からの目で見ているので漏れがないんです。
他の病院ですと、腫瘍の中でも悪性腫瘍の専門家はいると思います。
しかし、それ以外の専門家がいないと病気の治療に漏れが出来るかもしれないのです。
そこで、私が心がけていることは、なるべく本人の望むサブスペシャリティ(専門性)を伸ばしてあげつつ、他分野とも必ずオーバーラップさせた経験をさせるということです。
脳外科というと救急疾患というイメージが皆さんあると思いますが、救急がやりたくて入ってきた医師がいっぱい脳腫瘍を見ることによって、やっぱり脳腫瘍やりたいということになってきます。
そういう医師は、実は救急疾患に取り組んだ時代に学んだ血管や外傷についてすごくよく知っているので、手術も上手だったり、血行支配に関連した脳腫瘍とかにも対応できるので、一つの分野だけやっている医師たちと比べると最終的な伸びが全然違います。
まず垣根を低くしてみんなでオーバーラップするということを一つの提案としています。
そこに、みんなが話し合いやすいという環境形成を心がけていて、それを逆にご紹介いただいた先生とか、関連の先生たちに広げていくことで、またみんなが集まってきてくれるという構図になるように努力しています。
ですので、心がけていることは、一つの視点だけで見ないように指導しているということです。

まずは「困っていること」を聞く
小野先生:
近藤先生は脳腫瘍の診療の日本トップ名医ですけれども、特に患者さんの診察において特に心がけているという点がありましたら、教えてください。
近藤先生:
一番大事なことは、脳腫瘍って種類が多すぎるんです。
本当は150種類ぐらいあるんですけど、比較的稀な疾患なため、統計を取ると脳腫瘍一つになります。
みんな自分が脳腫瘍だって一回信じてしまうと、そのどれかについて考えず、ただ一つの脳腫瘍になっていってしまうんです。
そこで、私は「脳腫瘍です」といってご紹介された時に、「何が一番お困りですか?」と、まず生活を行っていく上で困っていることを聞くということを一番大事にしています。
それが我々の医療介入で治せるのであればそれは我々の役割がありますし、それが治せないのであれば、逆に我々の存在価値ってあまりないと思います。
また、いわゆる無症状の方、腫瘍が偶然見つかった場合に関しても、おそらくどこかにご本人様が頭を調べてみようかなと思ったきっかけがあるはずなんです。
それをまずなるべく聞き出してあげて、そこから自分ができることを探す、というのが一番心がけていることです。
小野先生:
やはり脳だと、命ということだけではなくて機能異常という点も同時に考えていかなきゃいけない点が他の分野と違いますね。
診察というよりも患者さんとお話をする時間をかなり取られていますか?
近藤先生:
そうですね。
まず、最初に「今回お困りなことはなんですか?」と必ず聞きます。
「特にないです」と言われても、「じゃあなんで頭を検査しようと思われたんですか?」と。
「頭をぶつけたら、たまたま脳腫瘍があるって言われちゃったんです」と言われたとしても、「そんなに簡単に頭をぶつけないですよね?病院に行こうと思うほどぶつけないですよね?」と聞いてみると、家族から「本当に最近よく転んで・・・」という話が出てくると、すると、実はそこに小さな麻痺があるはずなので、その麻痺を探す診察をする。
そういうきっかけをどんどん聞いていくことで、一番問題になっているところ、医療が介入すべきところが分かってきます。
脳腫瘍の診断と生検選択のポイント
小野先生:
脳腫瘍の診断において、病理組織の検査をしないと診断が難しいケースはどのくらいの頻度がありますでしょうか。
近藤先生:
率直に申し上げて脳腫瘍は数が多いので、今はほとんどが分子生物学的診断、つまり遺伝子異常を探すことによってパターン化して、より正確な診断が出せるようになってきています。
したがって、結果的に言うと画像にDNAが映らないものですから、脳腫瘍の診断を確定させるためには必ず組織が必要になります。
診断の確定には、今はほぼ遺伝子検査は必要ということになるので、このご質問の答えとしては100%になります。
小野先生:
生検方法ですが、小さな穴からの針生検と開頭による組織生検があると思いますけども、それぞれのメリット・デメリットのようなものがあれば教えてください。
近藤先生:
針生検がいいのか、比較的大きいオープンバイオプシーに近いような形がいいのかというのを分ける最大のポイントは、手術によってできるだけ切除した方がいい腫瘍の可能性が高い場合には、開頭生検を選んでいます。
一方で、中には手術が無効であったり摘出に適さない部分、それからリンパ腫のようなどちらかというと全身療法の方が効果があると言われているような病気に関しては、積極的に針生検を選んでいます。
なおかつ我々のところは必ず術中迅速病理診断を入れるので、そういう点でも、生検であったとしてもその場で結論を出して手術を終わらせていくという形にしています。
小野先生:
他の分野はどちらかというと侵襲が大きい小さいという考え方の方が先行していると思いますが、それとは違って治療を見据えた方法論という形が、むしろメインということですね。
近藤先生:
脳はやり直しが効かないので、極力先を読んだ状態で取り組んでいるということです。

現在の脳腫瘍治療
小野先生:
脳腫瘍の術後療法として、放射線治療や抗がん剤治療を併用するケースも多いと思いますが、手術だけで腫瘍を取り切ることは難しいものでしょうか。
近藤先生:
そのご質問のお答えには、まず脳腫瘍が、脳実質(脳そのものの病気)か、脳実質外腫瘍(頭蓋骨の中には入っているが脳そのものでない)かに分かれることをご理解頂く必要があります。
神経鞘腫とか髄膜腫のような脳を守る構造物から発生している脳実質外腫瘍に関しては、治癒切除が可能なものも多いです。
つまり、手術だけで治してあげられるケースが多いと申し上げていいと思います。
ただ、それでもセーフティマージン(がんの周囲に余裕を付けて切除する)ですね。
いわゆる安全域を取るためには少し侵襲性が上がってしまいますので、そこのバランスは必要にはなりますが、多くの場合、良性の腫瘍であればわずかに残っていても大きな問題を起こさないことも多いので、そういう点では、手術が実質的な治癒になると言うことはできます。
その先の、セーフティマージンを取ることができないタイプの腫瘍、ほとんどが神経膠腫とかグリオーマと言われるものですけれども、このケースに関しては、残存ありとして治療しなくてはいけません。
残存ありの場合でなおかつ病理組織学的に、ある程度悪性度が高いと判断された場合には放置ができないので、適切な化学療法か放射線療法かが選ばれていくということになりますし、そのコンバインドが治療成績が良いということになれば両方使うということになります。
ですので、脳実質腫瘍であれば実質的には放射線や化学療法が必要というふうにお考えいただきたいと思います。
小野先生:
脳腫瘍の治療において、内視鏡治療というのはどの程度進んでいますでしょうか。
近藤先生:
内視鏡治療は本当に進んでいます。
一番有名なのが経鼻手術といって、鼻からやる手術のものです。
昔はこの経鼻手術でも顕微鏡を使って比較的切開線を大きくしてやっていましたが、今は鼻の鼻腔の大きさで物が全部出入りできるようになっています。
頭蓋底正中部の経鼻手術に関しては全部内視鏡という風にお考えいただいていいと思います。
後半へ続く
緑内障の治療と名医(スーパードクター)を受診するお勧めポイント

緑内障は、視神経にダメージを与え、視野が徐々に狭くなることで知られる眼の疾患です。
この病気は初期段階では自覚症状がほとんどないため、気づかないうちに進行してしまうことが多く、最悪の場合には失明に至ることもあります。
そのため視力を守るためには早期の発見と適切な治療が非常に重要です。
本記事では、緑内障の基本的な知識や治療方法、そして名医(スーパードクター)による治療を受けることのメリットについて詳しく解説します。

緑内障とは

緑内障は、視神経が損傷することで視野が狭くなり、最悪の場合には失明に至る眼の病気です。
現在、日本の失明原因一位となっています。
眼圧の上昇が視神経にダメージを与えることで病気が進行するのですが、眼圧が正常範囲内でも発症するケースも多く見られます。
緑内障は慢性的に進行するため、初期段階では自覚症状が少なく、見落とされることも少なくありません。
進行すると視野が欠けたり、視界がぼやけるなど、日常生活への支障が生じるため、40歳を過ぎたら定期的な目の検診をお勧めします。
緑内障の診断
緑内障の診断のための基本検査として、以下の3つを行います。
- 眼圧検査
- 眼底検査
- 視野検査
最近では、目の奥の網膜や視神経乳頭の断面を見ることができる三次元画像解析装置(OCTなど)を用いることで、視神経乳頭のごくわずかな陥凹や網膜の特定の層が薄くなっていることがわかるので、ごく初期の緑内障を診断できるようになっています。
緑内障の治療
緑内障の治療には、以下などがあります。
- 薬物療法
- レーザー治療
- 手術療法
薬物療法としては点眼薬が用いられ、眼圧のコントロールを目指します。
レーザー治療では、房水の排出を促進するレーザー線維柱帯形成術(トラベクロプラスティー)、レーザー虹彩切開術(レーザーイリドトミー)などが一般的です。
手術療法には、眼内ドレーンの設置やトラベクレクトミーが含まれ、患者ごとの症状や進行状況、生活の質への影響も考慮して最適な方法が選択されます。
緑内障治療選択の注意点など

緑内障の治療において、まずは患者自身が緑内障の進行状況や治療の目的を十分に理解していることが大切です。
特に眼圧を下げることが治療の主な目標となるため、薬物療法では眼の乾燥、刺激感、血圧上昇などの副作用があることを理解した上で、治療を継続する必要があります。
また、手術の成功率が高い一方で、感染症や過剰な眼圧低下といった合併症のリスクが伴います。
レーザー治療に関しても、治療効果が一定期間経過後に低下することや、追加の治療が必要になることもあり、長期的な視点での治療計画を立てることが望まれます。
治療法の選択においては、医師とのコミュニケーションが重要です。
患者が納得のいく治療法を選択するためには、治療の目的や期待される結果、リスクについて十分な説明を受けることが求められます。
また、視野検査や眼圧測定などの定期的な検査を継続し、治療の効果をモニタリングしながら、必要に応じて治療法を見直すことも必要となります。
医師に質問や不安をしっかりと伝え、治療方針に納得して進めることが、緑内障治療の成功につながります。
名医(スーパードクター)による緑内障治療を受けるメリット
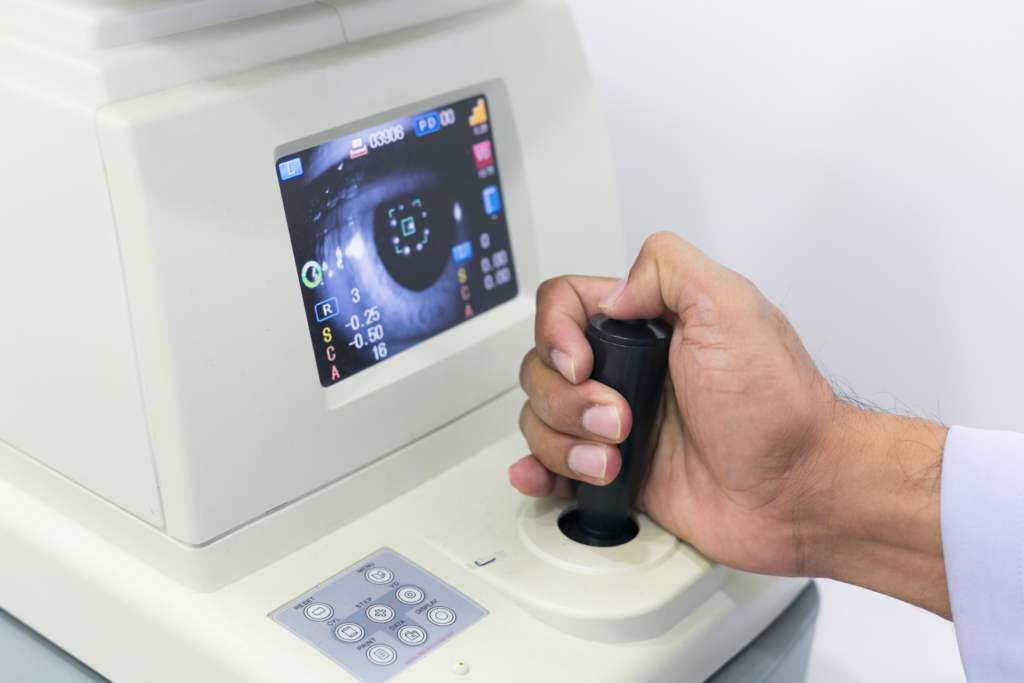
医師のレベルの違いにより予後や治療後の合併症が大きく変わるのが、緑内障治療の特徴の一つです。
特に緑内障の治療は年々進歩しているため、最新の知識と設備、医療技術を有する名医(スーパードクター)の治療により、予後が大きく変わる可能性が高いのです。
日本最先端治療を行う日本トップ名医(スーパードクター)には、全国から治療困難な緑内障症例が日々紹介され、多くの緑内障患者を治療しています。
このため名医(スーパードクター)は、一般的な緑内障専門医に比べ最先端治療に対する多くの知識と経験を有しており、失明率の低下や生活の質の向上が期待できるといえます。
緑内障治療の名医(スーパードクター)を見つける方法

緑内障治療の名医(スーパードクター)を見つけるのは簡単ではありません。
名医(スーパードクター)が在籍している病院では、緑内障などの治療成績がホームページに掲載されていることが多く、難しい症例が多いにも関わらず良好な治療成績であることが確認できますので、参考にするのも方法の1つです。
さらに、名医(スーパードクター)紹介サービスを利用すれば、ネットや雑誌などでは見つけることが出来ない本物の名医(スーパードクター)を推薦、紹介してもらえます。

BeMECは日本最高峰の名医(スーパードクター)紹介サービスを提供
緑内障に対し名医(スーパードクター)の治療を受けたいとお考えの方には、BeMECがご希望に沿った最良の名医(スーパードクター)をご紹介いたします。
当社では眼科の教授と顧問契約しているので、緑内障治療の日本トップ名医(スーパードクター)をご紹介し、その名医(スーパードクター)による一貫した診察と治療を確実に受けて頂くことが可能です。
現在の治療が今のままで良いのか不安に感じている方や、信頼できる医師に治療をお願いしたいと考えている方は、ぜひBeMECの名医(スーパードクター)紹介サービスへご相談ください。
胃がんの診断・治療と名医(スーパードクター)を受診するお勧めポイント
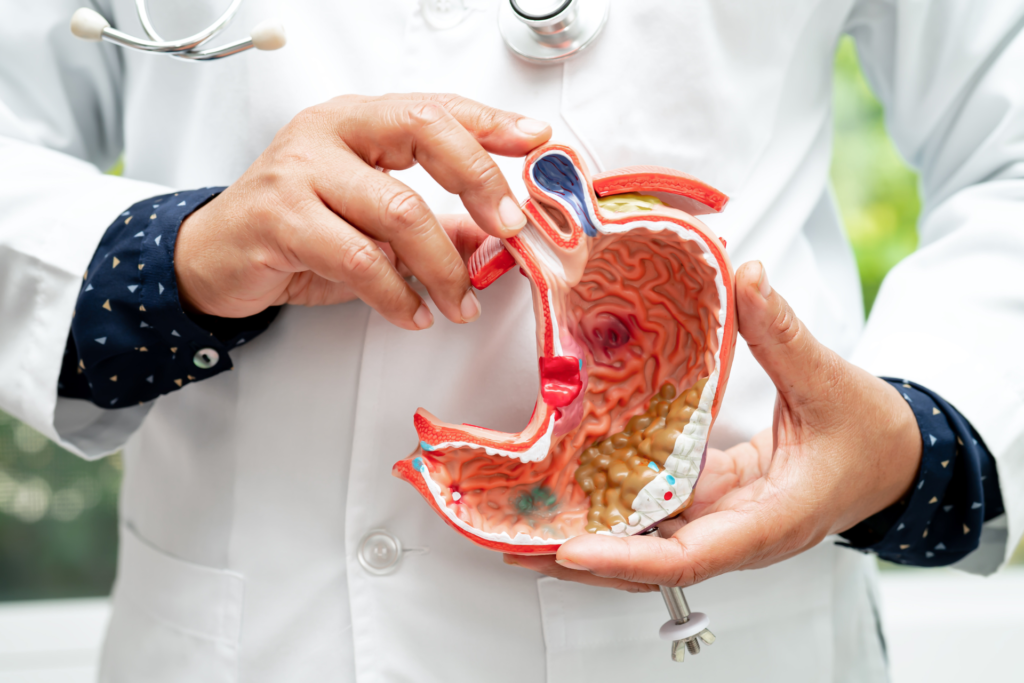
胃がんは、胃の粘膜から発生するがんで、日本ではがんの中でも特に発生率が高く、早期に発見されれば高い治癒率が期待できますが、進行してからの治療では難易度が高くなります。
食事や生活習慣の影響も大きく、ピロリ菌の感染がリスク因子の一つとして知られています。
胃がんの早期発見には、定期的な健康診断や内視鏡検査が有効です。
初期の胃がんは症状がほとんどなく、自覚症状が現れたときにはすでに進行しているケースが多く見られるため、症状が出ていなくても積極的な検査が推奨されます。

胃がんについて

胃がんとは
胃がんは、胃の内側を覆う粘膜細胞が異常増殖することで発生する悪性腫瘍です。
胃がんの発生原因としては、ピロリ菌の感染が一番重要で、つづいて食生活や喫煙が関与しており、これらのリスク因子を早めに対策することが予防につながります。
進行した胃がんでは、食欲不振、体重減少、胃の痛みや不快感、吐血や黒い便といった症状が見られることがあります。
これらの症状が現れた場合は、速やかに専門医に相談することが重要です。
診断方法
内視鏡検査
胃がんの診断で最も一般的なのが、内視鏡検査(胃カメラ)です。
内視鏡を使って胃の内部を直接観察し、異常があれば組織の一部を採取する「生検」を行います。
生検により採取された組織は、顕微鏡で詳細に調べられ、がん細胞の有無や種類が確認されます。
内視鏡検査は、早期胃がんの発見に非常に有効です。
画像診断
CTスキャンやMRI、超音波検査を使った画像診断は、がんが胃以外の部位(例えばリンパ節や他の臓器)に転移していないかを確認するために使用されます。
これにより、がんの進行度や治療方針の決定に役立てられます。
特に、進行がんの場合は治療計画を立てる上で欠かせない検査です。
血液検査
血液検査では、腫瘍マーカーと呼ばれる物質の値を測定することで、胃がんの存在や進行度の評価が行われます。
胃がんの進行に伴って増加する「CEA」や「CA19-9」などの腫瘍マーカーの値が参考にされますが、これらの値だけでは確定診断はできず、他の検査と組み合わせて使用されます。
治療方法
胃がんの治療は、部位や進行度によって異なる治療法が選択されます。
内視鏡的治療
早期の胃がんに対しては、内視鏡を使った「内視鏡的粘膜切除術(EMR)」や「内視鏡的粘膜下層剥離術(ESD)」が行われます。
これらは胃の粘膜層のみを切除する方法で、体や胃への負担が少なく、入院期間も比較的短くなります。
また、退院後もこれまで通りの食事や生活が出来ます。
がんが粘膜に留まっている場合に効果的です。
外科手術
がんが進行している場合や、内視鏡的治療が適用できないケースでは、外科手術が選択されます。
手術には、がんの範囲に応じて「胃部分切除術」や「胃全摘術」があり、胃の一部または全体を切除します。
さらに、がんが転移しているリンパ節も同時に切除されます。
最近では腹腔鏡を使った手術だけでなく、ロボット支援下腹腔鏡手術なども行われ術後合併症の軽減や術後の痛み軽減、回復の速さなどにもメリットがあります。
また、手術の場合には、術後に食事の内容や量、食べ方に気を付けた生活の調整が必要となる場合があります。
化学療法(抗がん剤治療)
化学療法は、手術後の再発リスクを減らすために行われたり、進行がんで手術が困難な場合に単独で使用されたりします。
抗がん剤を使って体内のがん細胞を抑える方法で、点滴や経口薬が使われます。
副作用が強い場合には、患者の体調に合わせて投与量や頻度を調整しながら行われます。
最近では、吐き気などを抑える薬などの使用により副作用が軽減されるようになっています。
関連記事:がんの放射線治療について|副作用や費用などについて解説|千葉内科在宅・美容皮膚科クリニック
放射線療法
放射線療法は、がん細胞に高エネルギーの放射線を照射して、がんを縮小させる治療法です。
化学療法と併用されることもありますが、胃がんの場合にはあまり一般的ではありません。
主に、がんが他の臓器や骨に転移している場合に痛みを緩和する目的で使われることが多いです。
免疫療法
最近では、患者の免疫力を利用してがんと戦う「免疫療法」も注目されています。
その中でも特に「免疫チェックポイント阻害剤」が代表的な治療法です。
これは、患者の免疫システムを活性化させる薬を使い、がん細胞を攻撃させる治療法です。
化学療法が効果を示さない進行がんに対する新しい治療選択肢として期待されていますが、適応には専門医との相談が必要です。
関連記事:胃がんの症状を解説!胃潰瘍や胃炎との違いは?【早めの検診を】|西春内科・在宅クリニック
胃がん治療選択の注意点など
胃がんの治療を選択する際には、治療方法ごとに異なるメリットやデメリットを理解することが重要です。
例えば、早期の胃がんに対しては、内視鏡的粘膜切除術(EMR)や内視鏡的粘膜下層剥離術(ESD)など、胃の負担を抑えた治療法が可能です。
これにより、手術後の回復が早く、生活への影響を最小限に抑えることができます。
一方で、進行した胃がんでは、部分的な胃切除や全摘手術が必要になることが多く、術後には食事制限や体力の低下が問題となることがあります。
また、手術だけでなく、術後に抗がん剤治療を行うことで再発リスクを下げる治療も考慮されます。
抗がん剤治療は副作用が伴うため、患者の体調や生活状況に応じた調整が必要です。
さらに、治療の選択には、病院の設備や医師の経験も大きな要因となります。
最新の治療設備や技術を備えた施設で治療を受けることで、より効果的な治療が期待できます。
また、複雑な症例や高リスクの治療が必要な場合には、経験豊富な名医(スーパードクター)の診断を受けることで、治療の選択肢が広がる可能性があるため、専門医との相談が欠かせません。

名医(スーパードクター)による胃がん治療を受けるメリット
医師のレベルの違いにより生命予後や治療後の合併症が大きく変わるのが、胃がん治療の特徴の一つです。
特に胃がんの治療は年々進歩しているため、最新の知識と設備、治療法を有する名医(スーパードクター)の治療により、予後が大きく変わる可能性が高いのです。
最先端の専門的な知識と豊富な経験を持つ名医(スーパードクター)に治療を依頼することは、胃がんと戦う上で非常に大きなメリットがあります。
名医(スーパードクター)による胃がん治療を受ければ生存率は上がるのか
名医(スーパードクター)による治療が胃がんの生存率にどのように影響するかについては、明確な統計データはありません。
しかし、日本最先端治療を行う日本トップ名医(スーパードクター)には、全国から治療困難な胃がん症例が日々紹介され、多くの胃がん患者を治療しています。
このため名医(スーパードクター)は、一般的な胃がん専門医に比べ最先端治療に対する多くの知識と経験を有しているため、生存率や生活の質の向上が期待できます。
胃がん治療の名医(スーパードクター)を見つける方法

胃がん治療の名医(スーパードクター)を見つけるのは簡単ではありません。
名医(スーパードクター)が在籍している病院では、胃がんなどの治療成績がホームページに掲載されていることが多く、難しい症例が多いにも関わらず良好な治療成績であることが確認できますので、参考にするのも方法の1つです。
さらに、名医(スーパードクター)紹介サービスを利用すれば、ネットや雑誌などでは見つけることができない本物の名医(スーパードクター)を推薦、紹介してもらえます。

BeMECは日本最高峰の名医(スーパードクター)紹介サービスを提供
胃がんに対し名医(スーパードクター)の治療を受けたいとお考えの方には、BeMECがご希望に沿った最良の名医(スーパードクター)をご紹介いたします。
当社では胃がん専門の教授と顧問契約しているので、胃がん治療の日本トップ名医(スーパードクター)をご紹介し、その名医(スーパードクター)による一貫した診察と治療を確実に受けて頂くことが可能です。
現在の治療が今のままで良いのか不安に感じている方や、信頼できる医師に治療をお願いしたいと考えている方は、ぜひBeMECの名医(スーパードクター)紹介サービスへご相談ください。
【東洋医学】お疲れが続くあなたは肝臓・胆嚢に原因が?!
東洋医学からみた肝臓と胆嚢

『肝胆相照らす』ということわざがあります。
互いに心の底まで打ち明けて親しく付き合うという意味ですが、これは肝臓と胆嚢の関係からきています。
肝臓で作られた胆汁を胆嚢で溜めて必要な時に出す、どちらも生命を支える大切な臓器です。
西洋医学ではあまり胆汁のことは重要視されていませんが、東洋医学では胆汁にとても重きを置いています。
実際に漢方を処方する中で、牛胆(ぎゅうたん)を処方に加えることで胆汁が良く出るようになり、色々な病気の治療効果がぐっとアップした症例を数多く経験しました。
ところで、馬と鹿と書いてなぜバカというのでしょう?
馬と鹿に共通するのが、胆汁をしまっておく袋、胆嚢がない「嚢なし(能なし)」です。
栄養価値のある脂肪をとっても、胆汁が十分にないと乳化吸収が十分でなく、いざという時の頑張りができません。
「馬鹿だね、あんたは・・・。能なし!」
元気がなくなり、働くのもおっくう。
考えることもめんどくさい。
働きたくとも身体がいうことをきかない。
考えたくとも考えられない。
ついに能なしのレッテルを貼られてしまっている人がいるかもしれません。
いやいや、頭が悪いのではなく、このような方は胆汁やホルモンの分泌が少ないことが多いのです。

胆汁の働き
胆汁には毒消しの力があります。
口から入った添加物、野菜のアク(アルカロイドという毒)、アルコール、たばこ等のいろいろな毒を胆汁で消してくれています。
さらに、体内でできた疲労物質も胆汁が解毒してくれます。
胆汁が不足すれば毒が体内に残り、考えが鈍くなり、能なしになってしまいます。
また、胆汁には腸の動きを良くし大便をスムーズに排泄させる力があります。
胆汁が悪い細菌を殺し悪玉菌の増殖を抑えるので、気持ちの良い排便を促します。
大便が黒くてくさい場合は、胆汁不足が考えられます。
胆汁不足で便秘をすれば、体内に毒素がまわります。
そうなると、イライラしたり、何もしたくなくなり、能なし、やっかい者になりかねません。
胆汁がしっかり働き、善玉菌の働きが活発になれば、善玉菌が私たちの身体に必要な栄養物を生産してくれます。
腸がきれいになれば頭脳明晰になる、これは腸脳相関といわれるものに結びつきます。
ちなみに「嚢なし」の馬は胆汁が少ないので、疲れやすく汗かきです。
汗を出して毒素を捨てています。
汗の出にくい犬は、毒素を捨てるのにいい胆汁を持っています。
冬眠穴居の蛇、カエル、熊などの胆汁もすこぶる良質です。
胆汁が足りないなら「牛胆エキス」がおすすめ!

胆汁の分泌が少ない方、能なしになりたくない方は、胆汁の分泌を盛んにする『牛胆エキス』を是非お試しください。
病院の肝臓病に使われる「ウルソ」は合成されたデオキシコール酸のみですが、牛胆に入っているのはグリコデオキシコール酸、グリココール酸、タウロデオキシコール酸、タウロコール酸など、複数の人間の胆汁の組成割合にとても良く似たものが入っています。
以前、病院のウルソで吐き気の副作用があったお客様に牛胆製剤を服用頂き、とても好評でした。
人工のものではなく人間の胆汁組成によく似た牛胆だからです。
東洋医学の五行説の理論に「肝は怒りをつかさどり、怒りは肝を損なう」と説かれています。
つまり、肝が弱いと怒りっぽくなり、逆にいつも怒ったりイライラしていると肝臓を悪くしてしまいます。
身体と心を落ち着かせ健康で過ごそう

病は気からといいますが、気の持ちよう、心模様で病気になるということです。
人間の体は、体内より自然にわいてくる消化液(外分泌液)とかホルモン(内分泌液)によって動かされています。
これらの分泌液は、気持ちや心模様で分泌の状態が変わってきます。
怒ってイライラすると肝臓に関係のあるホルモン・消化液の分泌が狂うので肝臓を悪くし、胆汁の分泌が悪くなり、胆嚢がないのと同じ状態になるため“能なし”になりかねません。
「胆力」があるとかないとか言いますよね。
度胸、肝っ玉のことです。
肝臓も、胆嚢も、精神的な事に深く係わっているのです。
肝臓や胆嚢だけでなく、喜怒哀楽の感情は五臓六腑に影響を及ぼします。
心を透明にして感情をあちらこちらに引っ張られる事なく、いつもゆったりとした気持ちで、身体も心も共に健康でありたいものです。
パーソナルドクターとは?今後主流になる新たな医療の形

「パーソナルドクター」という存在をご存知でしょうか?
最近では、パーソナルトレーナーやパーソナルジムなど、個別性を重視したサービスが求められるようになってきていますが、その中でも「パーソナルドクター」は、ドクターが利用者一人ひとりに寄り添い、個々のライフスタイルにあわせた健康指導を行う、言わば”オーダーメイド医療”を提供できるサービスといえます。
日本ではあまり一般的ではありませんが、健康意識が高まる現代社会において、特に富裕層の方々にはきめ細やかな健康管理の方法として注目されています。
本記事では、パーソナルドクターの概要や利用のメリット、具体的なサービス内容を詳しく解説します。

パーソナルドクターとは?
概要・基本情報
パーソナルドクターとは、ドクターが利用者の健康状態や生活スタイルに合わせ、最適な医療・健康のアドバイスを個別に行う医療の形です。
従来の「病気が発生してから治療を行う」医療モデルとは異なり、予防医療を重視し、健康の維持と病気の早期発見に特化しています。
具体的には、健康診断の結果説明と指導、および日々の健康状態のモニタリングを通じて、長期的に健康管理をサポートします。
また、日頃の体調不良や治療中の病気などについて、時間や場所に関わらずすぐに相談ができる点も魅力の一つです。
活用される場面
パーソナルドクターは、忙しいビジネスパーソンや自分の健康に特に注意を払う人々に人気があり、個々のライフスタイルに合わせた柔軟なサポートを行う点が特徴です。
そのため、病院やクリニックでの定期的な診察とは異なり、より身近な存在として、利用者の健康状態を長期的に管理する役割を果たします。
また、個人利用だけでなく、企業が健康経営の一環として、従業員の健康を管理する目的で導入するケースも増加しています。
このように、利用シーンは多岐にわたり、個人と企業の双方に大きなメリットをもたらすでしょう。
関連記事:名医を探す方法・探し方とは?後悔しない治療のために知っておくべきこと
パーソナルドクターが注目される背景

現代社会において、パーソナルドクターが注目される背景には、医療や社会の変化が深く関係しています。
特に、予防医療の重要性が高まり健康意識が向上する中で、その役割がさらに期待されています。
医療の変化
これまでの医療は「治療中心」でしたが、現在では「予防医療」へとシフトしています。
予防医療は、病気を未然に防ぐことで患者の健康寿命を延ばし、医療費削減にもつながるアプローチです。
この流れの中で、パーソナルドクターは利用者の健康診断などのデータを活用し、病気のリスクを早期に把握することで、未病の段階からアプローチし健康を維持する役割を果たします。
健康意識の向上
現代では、健康に対する意識が年々高まっています。
特に、生活習慣病のリスクが増加する中で、病気になる前に健康を管理したいというニーズが拡大している状況です。
ただし、膨大な情報の中から、本当に自分にあった健康法を見極めるのは困難です。
このような背景からも、個人の状態に応じたアドバイスを提供するパーソナルドクターの必要性が注目されています。
さらに、一般健康診断に加え人間ドックなどのオプション検診を受ける人数も増加しており、受診後のフォローに医療職からの専門的なアドバイスを求める動きが広がっています。
高齢化による医療費の増加
日本は世界有数の高齢化社会であり、医療費の増大が避けられないことが大きな課題となっています。
このような状況の中で、病気を未然に防ぎ、健康寿命を延ばすパーソナルドクターの役割は大きいといえます。
また、日頃の体調不良や医療機関へ受診する前の相談窓口としても活用でき、不要な受診を避けることにも繋がります。
このようなアプローチは、将来的な医療費の軽減を可能にし、持続可能な医療体制の構築を支えています。
効率化の必要性
医療現場では、医療サービス提供における効率化が喫緊の課題です。
利用者が必要とする医療サービスを適切に提供しつつ、待ち時間を短縮し、負担を軽減する仕組みが求められています。
パーソナルドクターは、オンライン診療や健康管理アプリを活用し、効率的かつタイムリーな医療サービスが実現できます。
これにより、利用者にとってより便利でスムーズに医療を受けることが可能になります。
パーソナルドクターの具体的な内容とメリット

いつでも健康相談が出来る
パーソナルドクターの特徴的なサービスの一つが、いつでもドクターに健康相談が出来ることです。
このため、利用者は深夜や休日を問わず、急な体調不良に迅速に対応してもらえるため大きな安心感を得られます。
例えば、受診すべきか迷う症状であっても、医師の判断を仰ぐことで適切な処置や次の取るべき行動が明確になります。
また、相談は電話やオンライン診療、LINE、チャットなどを通じて行われるため、通院が難しい場合や遠隔地にいる場合でも問題なくサービスを受けられます。
このように、パーソナルドクターは時間や場所に縛られることなく利用者を支える仕組みを構築しており、忙しい現代人が安心して利用できる利便性の高い医療サポートの形だといえます。
健診データに基づいたケア
パーソナルドクターでは、利用者の人間ドックや病院での検査データを記録・管理し、それに基づいて最適なケアを提供します。
これらのデータを長期的に分析することで、利用者ごとの病気のリスク要因を特定し、早期の改善へのアプローチが可能となります。
利用者は自分自身の体調や生活習慣の改善点を深く理解しながら、適切な予防策や治療法を実践できます。
健診データを活用したケアは、症状のみで判断するよりも、個々の状況に即した信頼性の高い医療を実現する上で大きな要素となります。
専門医への紹介
病気が見つかった場合、パーソナルドクターは利用者を最適な専門医や医療機関に紹介する役割を担います。
そのため、利用者は迷うことなく、早期に専門的な検査や診断が受けられる医療機関へとアクセスできます。
また、重大な疾患が疑われる場合には、ドクター間での迅速な連携や情報共有が行われ、スピーディーに治療を開始するのに役立ちます。
このように、パーソナルドクターは医療ネットワークの窓口として機能し、利用者に安心感を提供する存在です。
生活習慣の指導
パーソナルドクターは、利用者が日常生活で健康を維持できるよう、その指導内容は食事や運動、睡眠、ストレス管理など多岐にわたります。
また、病院で指導される一般的な食事指導とは異なり、利用者のライフスタイルを考慮した内容でのアドバイスが受けられます。
例えば、仕事での会食やワインの試飲が欠かせない利用者に対し、病院での指導のように「飲酒や外食を控えましょう」と言っても現実的ではありません。
利用者にとって会食や試飲は仕事の一部であるため、それを考慮した上での改善策を一緒に考えていきます。
また、個々の体力や生活スタイルに応じた運動計画が作成され、これにより利用者は無理なく自分に合った生活習慣を身につけることができます。
関連記事:適度な運動10の効果と運動量の目安、おすすめの運動方法を紹介
BeMECコンシェルジュ・ドクターサービス
弊社では、「BeMEC(ビーメック)=Best Medical care」の提供を目指し、「BeMECコンシェルジュ・ドクターサービス」という、パーソナルドクターの魅力を活かしたサービスをご提供しており、おもに経営者や投資家の方から大変ご好評いただいております。
医師のレベル、検診の質にこだわったBeMECだけのパーソナルドクターをぜひお試しください。
BeMECコンシェルジュ・ドクターサービスの特徴と選ばれる理由
ハイレベルな顧問医師への医療相談ができる
BeMECの顧問医師は、現役大学教授や元教授などのレベルの高い医師陣が所属しております。
お客様は、LINE・メール・web面談など、お好みのツールを用いて、困った時にすぐにBeMEC顧問医師へ相談ができます。
また、お客様一人ひとりのカルテを作成し、検診やクリニックの検査データだけでなく、既往歴や服薬治療中の薬についても正確な情報を把握しているため、急な体調不良のご相談にも総合的に判断したアドバイスが可能です。
オーダーメイドの人間ドック
弊社は東京大学および虎の門病院の検診センターと提携しており、お客様は同病院で人間ドックを受診して頂きます。
人間ドックが受けられる施設は数多くありますが、どこの施設を受診するかで病気の発見率が異なります。
超早期の癌を発見するためには、ハイレベルな診療をしている施設の人間ドックを受診することが重要です。
また、BeMEC顧問医師がすべての検診データ(血液検査、画像検査など)をダブルチェックしており、異常の早期発見・見逃し防止に繋がります。
さらに、検査結果はBeMEC顧問医師から、希望の日時にオンラインで説明が受けられるため、忙しい中でもご自分のお身体と向き合う時間を確保することができます。
通常の人間ドックでは、現時点の結果評価しか分かりませんが、弊社のコンシェルジュ・ドクターは未病の段階からアプローチする視点を持って指導にあたるため、それに伴う独自のカウンセリングシートを作成しご提供いたします。
名医への紹介
弊社はコンシェルジュ・ドクターサービスとは別に、「BeMEC名医紹介サービス」をご提供しております。
そのため、万が一ご病気が見つかった場合には、すぐさま最適な専門医や医療機関のご案内が可能です。
さらに、ご希望に応じて日本トップの名医にご紹介させていただきます。
重篤な病気の場合は特に、一流のドクターに治療してもらう場合とそうでない場合では、予後が大きく異なってくることがあるからです。
弊社の顧問医師陣の豊富な人脈を活かし、弊社が自信を持って推薦できる日本のトップ名医にお繋ぎいたします。
まとめ
パーソナルドクターは、個別最適化された医療サービスを提供し、利用者一人ひとりの健康維持と予防医療を支える新しい医療の形です。
健康意識が高まる中で、自分以外にも専門的な視点から健康状態を管理してくれるドクターを持つ重要性はますます高まっています。
パーソナルドクターだからこそ、時間にも場所にも柔軟に対応できる点は、利用者に多くのメリットと大きな安心感をもたらします。
予防医療がこれからさらに重要になる中で、パーソナルドクターとしての役割はさらに拡大し、多くの人々の生活と健康を支える存在となるでしょう。

肺がんの治療と名医(スーパードクター)を受診するお勧めポイント
肺がんとは
肺がんは、肺から始まったがんの総称であり、肺胞、末梢気道、気管支から発生する悪性腫瘍です。
主に喫煙や受動喫煙、大気汚染、有害物質への長期的な暴露がリスク因子となります。
肺がんには「非小細胞肺がん」と「小細胞肺がん」の2種類があり、非小細胞肺がんは全体の約85%を占めます。
非小細胞がんは、さらに「腺がん」「扁平上皮がん」「大細胞がん」に分けられます。
診断方法
肺がんの診断には、いくつかの検査が行われ、がんの種類や広がりを確認します。
- 胸部X線検査
スクリーニングで行う検査で、肺の異常な陰影を確認します。 - CT検査
がんの診断、大きさや位置、転移、胸水の有無などを検査します。 - 骨シンチグラム(各医学検査)
体内に投与した放射性同位元素から放出される放射線を検出し、その分布を画像化したもので、骨への転移を検出します。 - PET-CT検査
がんの活動性を評価し、転移の範囲を確認するために使用されます。 - 気管支鏡検査
細い管状のカメラを用いて気管支の内側を観察し、がんが疑われる場合には組織を採取します。 - 病理組織検査
気管支鏡などで採取した組織の細胞を顕微鏡で調べ、がんの有無や種類を特定します。
これらの診断手法により、がんのステージ(I~IV期)や病理学的特徴が特定され、適切な治療計画が策定されます。

治療方法
肺がんの治療法は、がんの進行度、患者の全身状態、がんの種類により選択されます。
主な治療法は以下の通りです。
- 外科的切除
早期の非小細胞肺がんに対しては、がん組織を外科的に切除する手術が最も効果的です。
がんが局所的で転移がない場合に適用されます。 - 放射線療法
放射線を用いてがん細胞を破壊する治療法で、手術が困難な場合や術後の再発防止に用いられます。 - 化学療法
抗がん剤を使ってがん細胞の増殖を抑制する治療法です。
進行がんや転移がある場合に主に使用され、他の治療法と組み合わせて行うこともあります。 - 免疫療法
患者の免疫システムを活性化させ、がん細胞を攻撃する治療法です。
特に進行がんに対して有効とされ、免疫チェックポイント阻害剤などが使用されます。 - 標的療法
特定の遺伝子変異(EGFR、ALKなど)を持つがん細胞に対し、対応する薬剤を使用する治療法です。
がんの進行を抑える効果があり、分子標的薬が用いられます。
これらの治療法の選択は、患者の個別の状態とがんの性質に基づいて決定され、適切な治療法を選ぶことで治療効果の向上が期待されます。
肺がん治療選択の注意点など
肺がんの治療選択においては、がんのステージ(I~IV期)や病理学的特徴、患者の年齢、全身状態、他の合併症の有無などが重要な決定要素となります。
特に高齢者や体力が低下している患者の場合、外科的切除や強力な化学療法が適応できないこともあります。
治療選択の際に考慮すべきポイントは以下の通りです。
治療のリスクと効果のバランス
治療の効果が期待できる反面、手術や化学療法には副作用や合併症のリスクも伴います。
治療後の生活の質(QOL)も重要な要素であり、患者と医師が十分に話し合って治療法を決定することが求められます。
個別化医療の重要性
近年では遺伝子検査に基づいた個別化医療が進んでおり、特定の遺伝子変異を持つ患者には標的療法が適用されることがあります。
最新の治療法と臨床試験
新しい治療法が次々と開発されており、臨床試験への参加も選択肢の一つです。
特に標準治療が効果を示さない場合、最先端の治療にアクセスできることが大きなメリットとなる場合もあります。
多職種チームによる治療計画の策定
肺がん治療は呼吸器内科医、呼吸器外科医、腫瘍内科医、放射線治療医、病理医、さらには看護師や栄養士などの多職種チームが連携して行います。
患者に最適な治療プランを策定するために、各専門家の意見を統合することが重要です。
これらの要素を考慮し、患者に最も適した治療法を選ぶことが、治療効果の最大化と副作用の最小化につながります。
名医(スーパードクター)による診断と治療は、これらの要素を的確に判断し、最善の選択肢を提供するための鍵となります。
名医(スーパードクター)による肺がん治療を受けるメリット
医師のレベルの違いにより生命予後や治療後の合併症が大きく変わるのが、肺がん治療の特徴の一つです。
特に肺がんの治療は年々進歩しているため、最新の知識と設備、治療法を有する名医(スーパードクター)の治療により、予後が大きく変わる可能性が高いのです。
最先端の専門的な知識と豊富な経験を持つ名医(スーパードクター)に治療を依頼することは、肺がんと戦う上で非常に大きなメリットがあります。

名医(スーパードクター)による肺がん治療を受ければ生存率は上がるのか
名医(スーパードクター)による治療が肺がんの生存率にどのように影響するかについては、明確な統計データはありません。
しかし、日本最先端治療を行う日本トップ名医(スーパードクター)には、全国から治療困難な肺がん症例が日々紹介され、多くの肺がん患者を治療しています。
このため名医(スーパードクター)は、一般的な肺がん専門医に比べ最先端治療に対する多くの知識と経験を有しているため、生存率や生活の質の向上が期待できます。
肺がん治療の名医(スーパードクター)を見つける方法
肺がん治療の名医(スーパードクター)を見つけるのは簡単ではありません。
名医(スーパードクター)が在籍している病院では、肺がんなどの治療成績がホームページに掲載されていることが多く、難しい症例が多いにも関わらず良好な治療成績であることが確認できますので、参考にするのも方法の1つです。
さらに、名医(スーパードクター)紹介サービスを利用すれば、ネットや雑誌などでは見つけることが出来ない本物の名医(スーパードクター)を推薦、紹介してもらえます。

BeMECは日本最高峰の名医(スーパードクター)紹介サービスを提供
肺がんに対し名医の治療を受けたいとお考えの方には、BeMECがご希望に沿った最良の名医(スーパードクター)をご紹介いたします。
当社では呼吸器外科や呼吸器内科、腫瘍内科の教授と顧問契約しているので、肺がん治療の日本トップ名医(スーパードクター)をご紹介し、その名医(スーパードクター)による一貫した診察と治療を確実に受けて頂くことが可能です。
現在の治療が今のままで良いのか不安に感じている方や、信頼できる医師に治療をお願いしたいと考えている方は、ぜひBeMECの名医(スーパードクター)紹介サービスへご相談ください。
食道がんの治療と名医(スーパードクター)を受診するお勧めポイント
食道がんは、食道の内側の粘膜細胞から発生する悪性腫瘍です。
主に中高年に多く見られ、喫煙や飲酒がリスク要因とされています。
自覚症状が少ないため、進行してから診断されることが多く、早期発見が難しいことが特徴です。
本記事では、食道がんの診断方法、治療法、治療選択の注意点、名医(スーパードクター)による治療のメリットについて詳しく解説します。

食道がんとは

食道がんは、食道の細胞が異常増殖することで発生する悪性腫瘍です。
食道がんには、主に扁平上皮がんと腺がんの2種類があり、それぞれリスク因子や治療法に違いがあります。
食道がんは、早期発見が難しく、がんが進行した状態で発見されることが多いため、迅速な治療が求められます。
診断方法
食道がんの診断には、いくつかの検査が行われます。
以下が代表的な診断方法です。
内視鏡検査
内視鏡を使用して食道内を直接観察し、異常な組織を発見します。
必要に応じて、組織を採取して病理検査を行い、がんの有無を確認します。
最近では青と緑の2つの特殊な光を照らすことで小さな食道がんでも発見できるNBI (狭帯域光観察)を用いて早期発見が可能です。
バリウム造影検査
食道にバリウムを通過させ、X線で食道の形態や異常を確認する検査です。
検診で実施する場合があり、食道がんによる狭窄や腫瘍を確認できますが、ある程度大きくなった食道がんしか発見は困難です。
CT・MRI検査
食道周囲の組織や他臓器へのがんの広がりや転移の有無を確認するために使用されます。
超音波内視鏡検査(EUS)
超音波装置が付いた内視鏡を用いて食道の壁内への浸潤程度の評価や周囲のリンパ節の状態を評価するために行う検査法です。
治療方法
食道がんの治療は、がんの進行度や患者の全身状態に基づいて選択されます。
以下が代表的な治療法です。
内視鏡的治療
早期の食道がんに対して行われ、がんが粘膜内にとどまっている場合、内視鏡を使用してがんを切除します。
代表的な手術には、内視鏡的粘膜切除術(EMR)や内視鏡的粘膜下層剥離術(ESD)があります。
外科的切除
進行した食道がんに対しては、食道切除術が行われます。
外科的手術は、食道の一部または全体を切除することがあり、リンパ節の摘出も同時に行われます。
小腸などを用いた食道再建も同時に行う場合もあるため、手術後は栄養管理が重要で、リハビリも必要です。
化学療法
がん細胞の増殖を抑えるため、抗がん剤を使用します。
進行がんや転移がある場合には、化学療法が選択され、手術前後に補助的に用いられることもあります。
放射線療法
高エネルギーの放射線を使用してがん細胞を死滅させる治療法です。
手術が難しい場合や、局所的な治療として行われることがあります。
免疫療法
免疫チェックポイント阻害剤を使用して、患者の免疫システムを活性化させ、がん細胞を攻撃する治療法です。
適応には限りがありますが、進行がんに対して効果が期待されています。
食道がん治療選択の注意点など
食道がん治療選択の際には、がんの進行度や患者の全身状態、合併症の有無、治療後の生活の質を総合的に考慮する必要があります。
食道がんの治療は複数の方法があり、選択する治療法によって予後や治療中の負担が異なるため、慎重な判断が求められます。
ステージに応じた治療選択
早期がん(ステージI)
早期の食道がんでは、がんが食道の内側に留まっているため、内視鏡的治療が第一選択となります。
内視鏡治療は体への負担が少なく、回復も早いですが、定期的なフォローアップが必要です。
進行がん(ステージII-III)
がんが食道の筋層に達し、リンパ節転移がある場合、外科的切除が推奨されます。
手術は大きな負担を伴うため、手術前後に化学療法や放射線療法を併用し、がんの根治を目指します。
多くの場合、治療効果を高めるために複数の治療法を組み合わせて行われます。
末期がん(ステージIV)
がんが他の臓器に転移している場合、手術は適応されず、化学療法や放射線療法が中心となります。
治療の目的は延命と生活の質の改善であり、治療の強度を調整しながら副作用を管理することが重要です。
患者の全身状態と治療の適応
食道がんの治療を行う際には、患者の全身状態が重要な判断要素となります。
特に高齢者や全身の体力が低下している患者には、侵襲的な手術や強力な化学療法が難しい場合もあります。
こうした場合には、放射線療法や免疫療法など、体への負担が少ない治療法が検討されます。
また、治療前に栄養状態を改善することが、治療効果を高め、合併症のリスクを低減するために重要です。
治療法選択時の副作用と生活の質
治療の効果だけでなく、副作用や治療後の生活の質(QOL)を考慮することが不可欠です。
外科的手術や化学療法、放射線療法は、がん細胞を効果的に攻撃しますが、正常細胞にも影響を与えるため、消化不良や倦怠感、感染症のリスクが高まります。
治療を進める上では、患者の生活の質をできる限り維持し、日常生活への影響を最小限に抑える治療法を選ぶことが大切です。
最新治療や臨床試験の可能性
進行がんや再発がんに対しては、標準治療に加えて、最新の治療法や臨床試験の参加も選択肢として考慮されます。
特に、免疫チェックポイント阻害剤や新しい分子標的薬は、治療の選択肢を広げる可能性があります。
新たな治療法の導入により、従来の治療では効果が期待できなかった患者にも、新たな治療機会が提供されることがあります。
関連記事:がんの手術療法の種類や入院期間について解説|千葉内科在宅・美容皮膚科クリニック
名医(スーパードクター)による食道がん治療を受けるメリット
医師のレベルの違いにより生命予後や治療後の合併症が大きく変わるのが、食道がん治療の特徴の一つです。
特に食道がんの治療は年々進歩しているため、最新の知識と設備、治療法を有する名医(スーパードクター)の治療により、予後が大きく変わる可能性が高いのです。
最先端の専門的な知識と豊富な経験を持つ名医(スーパードクター)に治療を依頼することは、食道がんと戦う上で非常に大きなメリットがあります。
関連記事:肝臓がんは治る?肝臓がんの治療法と名医を見つける方法について解説
名医(スーパードクター)による食道がん治療を受ければ生存率は上がるのか
名医(スーパードクター)による治療が食道がんの生存率にどのように影響するかについては、明確な統計データはありません。
しかし、日本最先端治療を行う日本トップ名医(スーパードクター)には、全国から治療困難な食道がん症例が日々紹介され、多くの食道がん患者を治療しています。
このため名医(スーパードクター)は、一般的な食道がん専門医に比べ最先端治療に対する多くの知識と経験を有しているため、生存率や生活の質の向上が期待できます。

食道がん治療の名医(スーパードクター)を見つける方法
食道がん治療の名医(スーパードクター)を見つけるのは簡単ではありません。
名医(スーパードクター)が在籍している病院では、食道がんなどの治療成績がホームページに掲載されていることが多く、難しい症例が多いにも関わらず良好な治療成績であることが確認できますので、参考にするのも方法の1つです。
さらに、名医(スーパードクター)紹介サービスを利用すれば、ネットや雑誌などでは見つけることが出来ない本物の名医(スーパードクター)を推薦、紹介してもらえます。
BeMECは日本最高峰の名医(スーパードクター)紹介サービスを提供
食道がんに対し名医(スーパードクター)の治療を受けたいとお考えの方には、BeMECがご希望に沿った最良の名医(スーパードクター)をご紹介いたします。
当社では食道がんの専門医と顧問契約しているので、食道がん治療の日本トップ名医(スーパードクター)をご紹介し、その名医(スーパードクター)による一貫した診察と治療を確実に受けて頂くことが可能です。
現在の治療が今のままで良いのか不安に感じている方や、信頼できる医師に治療をお願いしたいと考えている方は、ぜひBeMECの名医(スーパードクター)紹介サービスへご相談ください。

大腸がんの治療と名医(スーパードクター)を受診するお勧めポイント

大腸がんは、日本におけるがんの中でも最も多く発症する疾患の一つで、早期発見と適切な治療が生存率に大きく影響します。
大腸がんの治療には多くの選択肢があり、個々の患者さんに最適な治療を選ぶことが重要です。
本記事では、大腸がんの特徴や治療方法、名医(スーパードクター)による治療のメリットについて詳しく解説し、どのように名医(スーパードクター)を見つけるかについてもご紹介します。

大腸がんとは
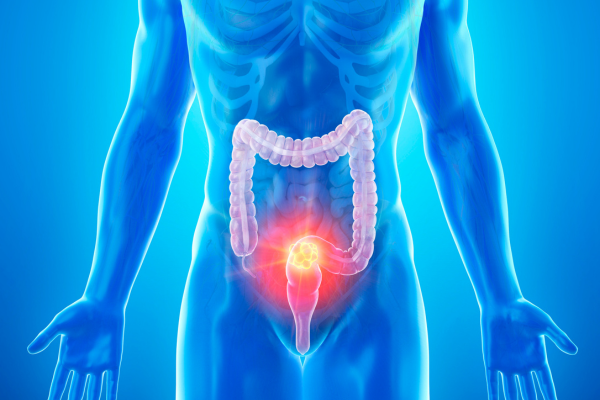
大腸がんは、大腸の内壁に発生する悪性腫瘍であり、結腸や直腸の粘膜に発生します。
初期には無症状のことが多く、特に右側の上行結腸に出来たがんは症状が出にくいため発見が遅れます。
このため、検診などの定期的な検査が重要です。
以下に、大腸がんの診断と治療方法について詳しく説明します。
診断方法
大腸がんの診断には、以下の方法が用いられます。
大腸内視鏡検査
大腸の内腔を直接観察し、ポリープや腫瘍を発見するための最も確実な方法です。
内視鏡を用いて、組織の生検も行います。
拡大鏡が内蔵されている拡大内視鏡もあるため、組織を取らなくてもがんの診断が付く診断術が進んでいます。
さらに、青と緑の2つの特殊な光を照らすことで小さな大腸がんでも発見できるNBI (狭帯域光観察)を用いて早期発見が可能です。
腹部超音波検査
大腸癌と周囲の臓器との位置関係、肝転移やリンパ節転移、腹膜播種の有無を調べます。
CT
がんの進行状況や遠隔転移、リンパ節転移などの有無を確認するために使用します。
また,大腸癌は血行性転移やリンパ節転移が起こりやすいので、肝転移・肺転移などの有無を調べます。
MRI
CTと同様に、がんの進行状況や遠隔転移、リンパ節転移などの有無を確認するために使用します。
特に直腸がんの場合において、腫瘍の広がりを詳しく評価するのに役立ちます。
便潜血検査
便に血液が混じっているかどうかを調べる簡便な検査です。
あくまでスクリーニングの一部ですが、検診で実施する機会がある場合には必ず検査を受けてください。
治療方法
大腸がんの治療には、主に以下の方法が用いられます。
内視鏡切除術
大腸内視鏡は本来、大腸の中を観察して病気を発見するための道具ですが、内視鏡を使って大腸の良性ポリープや早期がんを切除する治療を内視鏡治療といいます。
内視鏡でがんを切除する代表的な方法には、ポリペクトミー、内視鏡的粘膜切除術(EMR:endoscopic mucosal resection)および内視鏡的粘膜下層剥離術(ESD:endoscopic submucosal dissection)があります。
腫瘍(良性ポリープや癌)の形と大きさに応じて使い分けます。
外科的切除
がんが局所的であれば、腫瘍とその周囲の正常組織を含めて切除します。
手術後の再発防止のために、化学療法や放射線療法が併用されることがあります。
手術には開腹手術と腹腔鏡手術があり、開腹手術は縦に15から20cm程おなかを切開し、直視下で臓器の切除を行います。
腹腔鏡手術では1から2cm程の切開を複数個所おなかに入れて、そこからカメラや鉗子を挿入して手術を行います。
またロボット支援下手術も直腸がんにおいて実施されています。
ロボット支援下手術は腹腔鏡手術と同じようにおなかに開けた穴を利用し、カメラと関節のついたロボットアームを挿入して行う手術です。
腹腔鏡手術と比較してより繊細な手術が可能です。
腹腔鏡手術やロボット支援下手術は、開腹手術と比べ創が小さいために手術後の痛みが少なく回復が早いので、早期の退院、早期の社会復帰が可能です。
化学療法
フルオロピリミジン系(5-FU、カペシタビンなど)、オキサリプラチン、イリノテカンなどの薬剤が使用されます。
これらはがん細胞を攻撃し、がんの成長を抑えるために使われます。
分子標的療法
ベバシズマブ(アバスチン)、セツキシマブ(アービタックス)など、がんの特定の分子をターゲットにして治療を行います。
免疫療法
マイクロサテライト不安定性陽性の大腸がんに対して、ペムブロリズマブ(キイトルーダ)やニボルマブ(オプジーボ)が使用されます。
関連記事:大腸がんとは?症状やステージについても解説【医師監修】|西春内科・在宅クリニック
大腸がん治療選択の注意点
大腸がんの治療選択には、多くの要因が影響します。
以下に、治療方法を選ぶ際の注意点について詳しく説明します。
進行度の評価
大腸がんの進行度に応じて治療方法が決まります。
ステージIやIIでは外科的切除が主な治療法ですが、ステージIIIやIVでは化学療法や分子標的療法が中心となります。
特にステージIVでは、転移の有無や進行度によって治療戦略が大きく変わります。
遺伝子変異の検査
大腸がんの治療法は、がんの遺伝子変異によっても変わります。
KRASやNRAS、BRAF遺伝子の変異がある場合、特定の治療薬の効果が低下することがあります。
これにより、最適な治療法を選定するために遺伝子検査が重要となります。
副作用の管理
化学療法や分子標的療法には副作用が伴うことがあります。
これらの副作用を管理し、治療を継続するためには、適切な対策や調整が必要です。
副作用には、吐き気、下痢、脱毛、免疫抑制などがあり、これらを適切に対処することが治療の成功に繋がります。
個別化医療
最近では、個別化医療の重要性が高まっています。
患者の全体的な健康状態やライフスタイル、遺伝子情報を基に、最適な治療法を選択することが求められます。
これにより、治療の効果を最大化し、生活の質を向上させることが可能となります。
名医(スーパードクター)による大腸がん治療を受けるメリット
医師のレベルの違いにより、生命予後や治療後の合併症が大きく変わるのが、大腸がん治療の特徴の一つです。
特に大腸がんの治療は年々進歩しているため、最新の知識と設備、治療法を有する名医(スーパードクター)の治療により、予後が大きく変わる可能性が高いのです。
最先端の専門的な知識と豊富な経験を持つ名医(スーパードクター)に治療を依頼することは、大腸がんと戦う上で非常に大きなメリットがあります。
名医(スーパードクター)による大腸がん治療を受ければ生存率は上がるのか
名医(スーパードクター)による治療が大腸がんの生存率にどのように影響するかについては、明確な統計データはありません。
しかし、日本最先端治療を行う日本トップ名医(スーパードクター)には、全国から治療困難な大腸がん症例が日々紹介され、多くの大腸がん患者を治療しています。
このため名医(スーパードクター)は、一般的な大腸がん専門医に比べ最先端治療に対する多くの知識と経験を有しているため、生存率や生活の質の向上が期待できます。
大腸がん治療の名医(スーパードクター)を見つける方法
大腸がん治療の名医(スーパードクター)を見つけるのは簡単ではありません。
名医(スーパードクター)が在籍している病院では、大腸がんなどの治療成績がホームページに掲載されていることが多く、難しい症例が多いにも関わらず良好な治療成績であることが確認できますので、参考にするのも方法の一つです。
さらに、名医(スーパードクター)紹介サービスを利用すれば、ネットや雑誌などでは見つけることができない本物の名医(スーパードクター)を推薦、紹介してもらえます。
BeMECは日本最高峰の名医(スーパードクター)紹介サービスを提供
大腸がんに対し名医(スーパードクター)の治療を受けたいとお考えの方には、BeMECがご希望に沿った最良の名医(スーパードクター)をご紹介いたします。
当社では大腸がんの専門医と顧問契約しているので、大腸がん治療の日本トップ名医(スーパードクター)をご紹介し、その名医(スーパードクター)による一貫した診察と治療を確実に受けて頂くことが可能です。
現在の治療が今のままで良いのか不安に感じている方や、信頼できる医師に治療をお願いしたいと考えている方は、ぜひBeMECの名医(スーパードクター)紹介サービスへご相談ください。

【名医の極意】痔・肛門疾患を専門病院で治療すべき絶対的な理由とは宮島伸宜先生インタビュー(後編)
松島病院は、1924年に横浜の地に内科・肛門病科の医院として開業して100年の歴史を持つ。
これまで一貫して痔・肛門疾患の領域に特化した質の高い専門医療を追求し、常に患者さんから信頼され、県内外から多くの難治性の肛門疾患(痔核(いぼ痔)、裂肛(切れ痔)、痔瘻など)の患者さんが来院する病院として進化を続けてきた。
宮島伸宜先生は、聖マリアンナ医科大学消化器・一般外科の教授を務められ、痔・肛門疾患の第一人者として診療、研究に活躍して来られ、現在は松島病院の院長として全国から来院される患者さんに対し最先端の医療を提供している。
日本人の3人に1人は痔・肛門疾患にかかっているといわれる分野のスペシャリストとして活躍されている宮島院長に、FeliMedix(フェリメディックス)株式会社の創業者で、現在は代表医療顧問の小野正文教授(香川大学医学部肝・胆・膵内科学先端医療学講座)が「痔・肛門疾患を専門病院で治療すべき絶対的な理由」や「痔・肛門疾患治療の極意」などについてお話を伺った。

紹介
氏名:宮島 伸宜(みやじま のぶよし)

恵仁会松島病院 院長
経歴
1982年 慶應義塾大学医学部卒業
1985年 慶應義塾大学医学部外科学教室助手
1990年 医学博士号取得
1990年 藤田保健衛生大学医学部外科学講師
1997年 帝京大学医学部附属溝口病院外科助教授
2007年 聖マリアンナ医科大学消化器・一般外科教授
2014年 聖マリアンナ医科大学東横病院 病院長に就任
2021年 恵仁会松島病院 副院長に就任
2021年 恵仁会松島病院 院長に就任
氏名:小野 正文(おの まさふみ)

香川大学医学部肝・胆・膵内科学先端医療学講座 教授(医学博士)
大阪大学大学院医学系研究科 招聘教授
東京女子医科大学付属足立医療センター内科 非常勤講師
FeliMedix株式会社 創業者・代表医療顧問
経歴
1990年 高知医科大学医学部医学科卒業
1998年 高知医科大学大学院医学研究科修了
1998年 高知医科大学医学部第一内科助手
2000年 ベーラー医科大学感染症内科(米国)リサーチフェロー
2001年 ジョーンズホプキンス大学消化器内科(米国)リサーチフェロー
2015年 高知大学医学部附属病院 准教授
2019年 東京女子医科大学東医療センター内科 准教授
2021年 香川大学医学部肝・胆・膵内科学先端医療学講座 教授
2024年 大阪大学大学院医学系研究科 招聘教授 (併任
肛門疾患の治療・手術について
小野先生:
痔核や裂肛、痔瘻に対する治療・手術についてお聞かせいただいてもよろしいでしょうか。
宮島先生:
いぼ痔に関してですが、症状がなくなることが一番大事なんですけれども、手術ということを考えた場合、一般的な結紮切除手術をお勧めしています。
これは再発率の問題もあります。注射と普通の一般的な手術では再発率が圧倒的に違います。
いわゆる注射だと3割近い再発があるという報告がされています。普通の一般的な手術だと、当院のデータでは再発率0.2%ぐらいです。
ですので、将来何十年も人生がある患者さんに対しては、やはり手術の方をお勧めしています。
痔瘻の治療に関して、当院で一番考えることは根治手術、すなわち確実に治すということは当然なんですけれども、どう肛門の機能を損なわないかということに注力をいたします。
切り開いてしまうと治癒がえられたとしても、それで肛門機能がなくなってしまうと何も良いことはありません。
患者さんにとっては便が漏れるという辛いことになりますので、例え手術が2回になったとしても、極力肛門の機能を残すという手術を選択するということが大事かと思っています。
それから肛門周囲膿瘍、いわゆる痔瘻の手前ですね。膿が溜まる病気ですけれども、専門でない先生のところに行くと「抗生物質で様子を見てください。」といわれることがありますが、抗生物質で膿瘍は治りません。
その場での切開排膿が必要になります。
ですから、痛くなったらすぐに専門の先生に受診されることをお勧めします。
次に排便機能障害です。
便が漏れる方、出したくても便が出ない方がいらっしゃいますが、どのように薬を使って、どう排便習慣を改善するかがまず第一です。
まずは内科的治療から入るわけですけれども、そのためには薬の調整であるとか、バイオフィードバック(括約筋をどう動かせばよいかを自分で理解しつつ訓練する治療法)なども使いながら、ご自身で肛門がどのように閉まっているかをグラフでご自身の目で見ていただいて。
今は肛門がしっかり開いていますよ、といった時に、ご自身が今どういう状態でいるかを掴んでいただくのがとても大事です。
便漏れの患者さんで、どうしても治らない方には、仙骨刺激という方法があります。
仙骨に電極を植え込んで間歇的に刺激することで、便漏れが治るというような場合があります。
これは限られている施設でしか行われていないのですが、当院では数は少ないですけど、行っています。

それから、直腸脱や直腸粘膜脱(直腸重積)という病気があります。
腸が脱出する方は手術が必要です。
直腸重積という状態は直腸の粘膜が垂れ込んできて、それが直腸を塞いで排便障害になる状態です。
そういう方は、直腸とその後ろにあります仙骨との固定が弱いために直腸が下がってしまう場合が多いのですが、そのような疑いがある場合には排便造影検査をさせていただいて十分ご理解いただいた上で手術させていただく、というのが重要かなと思っています。
その場合は、腹腔鏡下手術で直腸固定術が多いです。
裂肛に関しては、肛門が狭くなっていない患者さんには生活習慣の指導が主です。
基本的に手術に至ることは少ないです。
慢性化してしまって肛門が狭くなってしまっている患者さんとか、肛門の伸び縮みが悪くなってしまっている患者さんに対して、手術で広げるということを行っています。
小野先生:
私も軟膏を処方したり座薬を出したりということが結構あるんですけれども、そういったことはあまりよろしくないですか?
宮島先生:
もちろん、軟膏や座薬は症状を取るためにとても大事なことです。
大事なことですけれども、それだけではやっぱり切れたものが治らない。
排便がうまくいかない限り治らないですから、まずは排便習慣が大切です。
症状が治まってくると排便の調節だけをしていくという場合が多いです。

地方から受診された患者さんのその後
小野先生:
松島病院で治療していただいて地元に帰られるという方も結構いらっしゃると思いますけど、それでまた悪くなって帰って来られる方もいらっしゃいますでしょうか。
宮島先生:
いや、そこまでは多くないです。
大体1年後に久しぶりにお見えになって、何かあったのかとドキドキするとですね、「松島病院に入院した時に散々指導が入ったので頑張っています」という方が多いですね。
ただ、排便習慣がその後悪くなる方、元の生活に戻ってしまう方は、ちょっと出血するとか、軽度の症状が出る方はいらっしゃいますが、そういう方の場合は、もう一度生活のことを思い出していただいて排便習慣を改善していただきます。
そうしたら薬を使うだけで再手術に至る方は非常に少ないと思います。
全国の肛門疾患で悩む方へメッセージ
小野先生:
地元であまり治らない方の場合は一度松島病院に来ていただいて、指導も含めて検査・治療ということでやっていただければ、地元に帰っても大丈夫だということですね。
いろいろとお聞かせいただけましたけど、最後に全国の肛門疾患で悩んでいる患者さんにメッセージをいただければありがたいと思います。
宮島先生:
簡単に言いますと、外科と一口で言っても得意とする分野や専門性は異なります。
やはり、肛門に関しては、肛門の専門病院にかかっていただくことが一番望ましいと考えています。
肛門というのは必ず毎日使う場所、死ぬまで使う場所ですので、そこばかり気にしてしまうと生活の質が落ちてしまいます。
ですから、少しでも悩みがあるならば専門病院を受診することをお勧めします。

Q&A
Q.どんな方が痔になりやすいのでしょうか。
いぼ痔の方、あと裂肛の方は食生活を含めた生活習慣や排便習慣の悪い方が多いです。
この2つの方は、血液検査を調べると脂質異常症が少なからずみられます。
また、冷えると排便困難はやっぱり起こりやすいです。
寒い時にはいぼ痔だけでなく切れ痔などになりやすいと思いますから、治療には漢方薬を併用する場合もあります。
当帰芍薬散であるとか桂枝茯苓丸を処方することもありますし、排便がうまくいっていない人には桂枝加芍薬湯であるとか小建中湯を用いる場合も多いです。
タクシーの運転手さんであったり長距離運転手の方にも(痔になる方が)多いですよ。
運転手さんの場合は、座りっぱなしというだけではなくて、行きたい時に便に行けないんです。
そういうことで便が硬くなってしまいます。
また、ドライバーさんでなくてもお仕事があるので仕事に行く前に便をしておこうとして、あまりトイレに行きたくないんだけど、とりあえず行っておこうと言って長時間いきんでしまうのは問題です。
専門の先生に言わせると、「便は出すものじゃなくて出るもの」だということです。
Q.仕事でなかなかトイレにすぐ行けないという方は、どうしたらいいんでしょうか?
宮島先生:
行けないのはお仕事があるから仕方ないことかとは思います。
我慢するのは仕方ないけど、出す時に硬くしないことが大切です。
少なくとも水分を十分に摂っていただくということと、便が硬くなってしまうようであれば、酸化マグネシウムなどを飲んでいただいて調節するのが一番いいと思います。
なかなかトイレに行けない時に、水分を控えてしまうと便が硬くなってしまいますから。
水分を少量ずつ飲んでいただくと腸に留まってくれますから、水分摂取を心がけていただきたいと思います。
Q.生活習慣ではどういうことに気をつけたらいいでしょうか。
宮島先生:
生活習慣は、食事と排便時間と排便の形に尽きます。
アルコール摂取に関してですが、アルコール自体ももちろんお尻がむくみますけど、長時間同じ姿勢で座ったまま飲み続けることはお尻には良くありません。
禁酒してくださいと言うつもりはありませんが、飲み方、飲む量には十分注意していただきたいと思います。
Q.避けた方がいい食事とか食べ物とかありますか?
宮島先生:
香辛料、辛いもの、刺激物です。
お尻には良くありません。
脂質の摂り過ぎは一般の健康のためにも良くありません。
脂質を取るなら野菜も食べてください。
野菜食べてくださいと言うと皆さん生野菜を一生懸命食べてくださるわけですけど、生野菜をいっぱい食べても、食べたカサの割にはグラム数は多くないのが現状です。
よく通販などで「何百グラム野菜取らないといけない、これだけの量があります。」と生野菜をお見せしていますが、生野菜であればどうしてもカサが多くなります。
茹でれば半分以下になるので、加熱調理したものをお食べになる方が良いと思います。
Q.今はだんだん脂質を摂る人が多くなってきていて、それに加えて野菜を摂る量が少なくなってきているようですが、ということは痔の患者さんも増えてきていますか。
宮島先生:
痔の患者さんは全く減っていない、というのが現状だと思います。
病院に来る、来ないは別として痔を持っていらっしゃる方は全然減っていないと思います。
Q.男女比はどうなっていますか?
宮島先生:
昔はいぼ痔と言えば女性ということになっていましたけど、今は男女比が詰まってきて、あまり変わらなくなっています。
在宅勤務などで座りっぱなしのお仕事が増えてきていることも相まって、男性でも痔核の方が非常に増えているのが現状です。
切れ痔も昔は女性の病気だったんですけど、若い男性で増えています。
痔瘻は圧倒的に男性の方が多いですが、女性でも最近少し増えてきたなという印象はあります。
ですので、昔みたいに激しい男女比はなくなっています。
Q.温水洗浄機を使うと、肛門に刺激があるからあまり使わない方がいい、というのを見たことがありますが、実際のところどうなんでしょうか。
宮島先生:
肛門に刺激、ということをもうちょっと掘り下げますと、温水洗浄機というのは一本の水流です。
当てることで必ず肛門の中に入ります。
刺激というよりも、浣腸と同じになってしまいます。
今日も患者さんが来られましたけど、排泄した後も便が残っている感じがして、知らない間に水が出てしまう。
これは、温水洗浄機のせいです。
温水洗浄機はこのご時世ですから使うなというつもりはありませんけど、極力短時間にしていただきたいというのが一点ですね。
もう一つ温水洗浄機のダメな点は、温水洗浄機を使いすぎると、肛門の皮脂を取ってしまうんですね。
カサカサになってしまう。
そのために、周囲の皮膚が荒れたり、細菌がついて炎症を起こしたり、カンジダがついたりします。
石鹸でゴシゴシ洗いまくるのも控えていただきたいと思います。
温水洗浄機を短時間使っていただいている分には、別に否定はしませんが、使いすぎはダメです。
Q.肛門を締めるような運動指導をしたりすることはありますか。
宮島先生:
内圧をはからせていただいて、いわゆる外肛門括約筋というご自身の力で締める力が弱い方には積極的にお願いしています。
でも排便機能の半分は内肛門括約筋です。
自律神経で動く筋肉ですから、そこが弱い方は訓練ではなかなか治らないので、便の形をどう整えるかを工夫します。
それで症状の治まる方がかなり多いです。
仙骨刺激装置という手術まで行く方はそうは多くないですね。
小野先生:
本日は貴重なお話をお聞かせいただきありがとうございました。
また、色々とご指導いただけますと幸いです。
理事長 松島誠 先生に伺う『名医の極意』
我々医者は、異常なものを正常に戻すのに、まずは正常がどんなものかを知る必要があります。
ただ”お尻に穴が開いていればいい”というわけではなくて、伸び縮みもします。
例えば指診したときに、上皮の硬さや肛門の伸展性、皮膚の伸び縮み、痛みに関する反射だとか、とにかく正常というのを診察した時の指が覚えています。
そうすると下品ですが、何回指を入れたかが重要なのです。
指を入れて、患者さん自身に「痛いですか?」とか、「便が細い感じがしますか?」と聞きながら、そうやって初めて正常というものを自分に身につけて、その状態に戻していくことが重要だと思います。
他の病院で治療された患者さんで、癌はちゃんと取ってあるのに、その後狭くなってしまった肛門を広げなくてはいけないのを、どこまでどう広げていくかが分からず、うちにお鉢が回ってくることもあります。
ある患者さんも、癌で小指が入らないくらい肛門が狭くなっていて、他の病院では人工肛門を作るしかないと言われたと。
それが嫌で逃げてきて当院で手術をしたところ、人工肛門を作らずに済んだということがありました。
別に自分の成果を言っているわけではなくて、我々にしてみると別に当たり前のことなんですが、患者さん本人はとても喜んでいらっしゃって。
やっぱりその辺が経験値じゃないでしょうか。
我々も患者さんに学ばせてもらっていて、患者さんがイエスかノーかというのをフィードバックしながら経験値を上げていきます。
旅館のおかみさんっていますよね。
必ず最後に出てきて、お客様を見送っているじゃないですか。
あれと同じことを術後は私がやっています。
そこで、「だいぶ痛み取れましたか?」と聞いて、「はい」と言う方は問題ないのですが、「まだ痛いです」って言う方にはきちんと伝わっていないなということで、納得されるまで説明します。
術後は痛いんです。
ですが、術後3日も経ったら痛くなくなります。
じつは、肛門に傷がある状態では痛くなくて、肛門括約筋を意識して閉めた時に痛みます。
だから、くしゃみとか咳をする時はかなり痛いんです。
例えば、面白いオリンピック見ている時は痛くありません。
肛門は自然に閉まっているだけですから、痛くないんです。
便をする時にも、便がガリガリと肛門を通っているのに痛くなくて、終わった後お尻が閉まるときに痛いんです。
痛いから緊張しているとずっと痛いだけなので、そこで力を抜くように「息を吐いてちょうだい」と言うと、痛みが消えます。
そういう手術をしなければいけません。
それでも痛い場合は、何か問題があるのだと思います。
本当に痛くない状態で帰してあげないとずっと不幸ですし、痛み止めを飲めば効くんですけど、血流が悪い状態になると傷の治りも悪いので、我々の仕事がすべてうまくいくための条件としては、無駄な緊張がないことです。
レム睡眠ってありますよね。
レム睡眠の時は、肛門括約筋って閉まるんです。
だから、患者さんから夜中に突然痛くなるんですと言われることがあります。
どうしても痛みが強い方は、軽くリラックスできるような薬を出すなどで良くなることが多いです。
松島病院では、間違いなく肛門の診療をされるんだという、患者さんにも覚悟があるので「お尻出してくださいね」と言うと、パンと平気でお尻を出してくれます。
躊躇がないです(笑)。
他の病院で普通にお尻見せてくださいねと言うと、患者さんはだいたい3分ぐらいジタバタしますからね。
それはしょうがないので、ゆっくり待っていますけど。
このようなパーフェクトなシチュエーションがあるので、僕たちは本当に恵まれていますし、だからたくさん診ることが出来るんです。
それが僕たちの武器というか、自信を持って患者さんに「こういう症状ですよね」と話すことができますし、患者さんにも「あ~やっと分かってくれる人がいた」と感じてもらえるのだと思います。
【名医の極意】痔・肛門疾患を専門病院で治療すべき絶対的な理由とは 宮島伸宜先生インタビュー(前編)
松島病院は、1924年に横浜の地に内科・肛門病科の医院として開業して100年の歴史を持つ。
これまで一貫して痔・肛門疾患の領域に特化した質の高い専門医療を追求し、常に患者さんから信頼され、県内外から多くの難治性の肛門疾患(痔核(いぼ痔)、裂肛(切れ痔)、痔瘻など)の患者さんが来院する病院として進化を続けてきた。
宮島伸宜先生は、聖マリアンナ医科大学消化器・一般外科の教授を務められ、痔・肛門疾患の第一人者として診療、研究に活躍して来られ、現在は松島病院の院長として全国から来院される患者さんに対し最先端の医療を提供している。
日本人の3人に1人は痔・肛門疾患にかかっているといわれる分野のスペシャリストとして活躍されている宮島院長に、FeliMedix(フェリメディックス)株式会社の創業者で、現在は代表医療顧問の小野正文教授(香川大学医学部肝・胆・膵内科学先端医療学講座)が「痔・肛門疾患を専門病院で治療すべき絶対的な理由」や「痔・肛門疾患治療の極意」などについてお話を伺った。

紹介
氏名:宮島 伸宜(みやじま のぶよし)

恵仁会松島病院 院長
経歴
1982年 慶應義塾大学医学部卒業
1985年 慶應義塾大学医学部外科学教室助手
1990年 医学博士号取得
1990年 藤田保健衛生大学医学部外科学講師
1997年 帝京大学医学部附属溝口病院外科助教授
2007年 聖マリアンナ医科大学消化器・一般外科教授
2014年 聖マリアンナ医科大学東横病院 病院長に就任
2021年 恵仁会松島病院 副院長に就任
2021年 恵仁会松島病院 院長に就任
氏名:小野 正文(おの まさふみ)

香川大学医学部肝・胆・膵内科学先端医療学講座 教授(医学博士)
大阪大学大学院医学系研究科 招聘教授
東京女子医科大学付属足立医療センター内科 非常勤講師
FeliMedix株式会社 創業者・代表医療顧問
経歴
1990年 高知医科大学医学部医学科卒業
1998年 高知医科大学大学院医学研究科修了
1998年 高知医科大学医学部第一内科助手
2000年 ベーラー医科大学感染症内科(米国)リサーチフェロー
2001年 ジョーンズホプキンス大学消化器内科(米国)リサーチフェロー
2015年 高知大学医学部附属病院 准教授
2019年 東京女子医科大学東医療センター内科 准教授
2021年 香川大学医学部肝・胆・膵内科学先端医療学講座 教授
2024年 大阪大学大学院医学系研究科 招聘教授(併任)
痔・肛門疾患のスペシャリストを目指すきっかけ
小野先生:
宮島先生は聖マリアンナ医科大学消化器・一般外科の教授をお勤めになり、現在も痔・肛門疾患の第一人者としてご活躍されています。
日本では痔・肛門疾患を専門とする医師はあまり多くないとお聞きしていますが、どのような経緯でこの領域のスペシャリストになろうと思われたのかお聞かせください。
宮島先生:
私はずっと大学病院におりまして、大腸を専門にしていました。
大腸を専門にしたというのは、当時は大腸がんというと手術しかない、抗がん剤は効かないという時代でありましたけれども、大腸がんで手術を行うと比較的予後が良かったということが大きな理由でした。
それと、手術後の患者さんの排便機能に非常に興味がありました。
大学でもずっと大腸の機能の方を研究してきたわけでございまして、機能を突き詰めていくと肛門にどうしても行き着いてしまいます。
肛門の治療をするにあたってやっぱり肛門疾患、特に痔は避けて通れないということで、痔の手術も積極的に行ってきました。
さらに、日本トップのところで改めて学び直したいというのもありましたので、この松島病院に勤めさせていただいたということです。
松島病院の特徴・優れた点
小野先生:
受診される患者さんにとって、大学病院と比べ、松島病院のすぐれた点はどのようなところか教えてください。
宮島先生:
一般病院、大学病院を含めて大腸の専門の先生はとてもたくさんおられます。
特に、大腸がんの名医とか炎症性腸疾患の名医というのはたくさんいらっしゃるんですけれども、肛門専門の先生というのは非常に少ないのが現状です。
各病院とも臓器に特化したドクターというのはいるわけですけど、大腸の先生が片手間に肛門を見ているわけです。
大腸は名人であっても、肛門が名人とは限らないことも事実です。
松島病院というのは肛門に特化した病院です。
肛門という狭い領域ではありますけれども、深く深く診察することができる病院ということが最大の特徴です。
そのための検査機器や治療機器は充実していると言っても間違いないと思います。
小野先生:
肛門疾患に関する専門の先生方が非常に多い、何人もいらっしゃるということですか。
宮島先生:
肛門に特化した10人を超える医師が在籍しています。
小野先生:
それはすごいですね。
松島病院は大腸肛門疾患の専門病院として全国的に有名ですけれども、特にどのような疾患の患者さんが全国から来られるのでしょうか?
宮島先生:
もちろん三大疾患と言われる痔核(いぼ痔)、裂肛(切れ痔)、痔瘻。この三大疾患が一番多いです。
肛門が専門の施設というのは松島病院に限らずいくつかございますけれども、一般病院ではなかなか治らないような複雑な痔瘻の方は、やはり専門の病院での治療が必要です。
そういう専門の病院での治療が必要な患者さんは県外から、地方からでもたくさん来られます。
それから、もう一点は排便機能障害の患者さんも多いです。
いわゆる便が漏れるであるとか、便秘を含めた排便障害ですね。
便意はあるけれども便がうまく出せないという患者さんも多いです。
そういう患者さんに対する専門の外来も備えております。排便障害の原因を調べるための検査や、治療機器も備えています。
肛門三大疾患だけでなく、直腸脱といって腸が出っ張ってくる病気であるとか、肛門機能不全、いわゆる外傷であるとか、お産の後であるとか、痔瘻の手術の後に括約筋が断裂してしまってその修復をしないといけないとか、そういう手術も行っています。

松島病院での検査・最新機器について
小野先生:
松島病院での大腸肛門疾患に対する検査や最新機器というもので特筆すべきものがありましたらお教えください。
宮島先生:
一般的な病院ではあまりおこなっていないものでは、直腸肛門の内圧検査といって、圧力を測る検査があります。
大学病院などでは直腸がんの術後に測ることが多いですが、それをどう解釈するか、というのが一番大きいところです。
内圧検査は痔瘻、裂肛、排便障害の患者さんにはほぼルーティンに行っています。
それから排便障害の患者さんに対する排便造影、ディフェコグラフィーと言うんですけども、便に見立てた疑似便を肛門の中に入れさせていただき、そこで排便する動作をしていただいて、それをシネ(X線動画撮影)で撮る。
そうするとどういうふうに便が出てくるかとか、臓器の固定状態がどうなっているかということもわかりますので、排便障害の患者さんにはとても有用です。
もう1点は肛門の専門病院では持っている機器だと思いますが、経肛門的な超音波検査です。
一般病院にも超音波検査はありますけども、それはお腹から行う検査です。
経肛門専用の機器というのがありまして、肛門に入れれば360度自動的にプローブが回って、短時間で肛門の筋肉や痔瘻の状態の正確な診断ができます。
その3つが特筆すべきことかな、と思います。
排便コントロールで大事なこと
小野先生:
肛門疾患において排便コントロールが重要だと思いますけれども、間違った排便コントロールを行っている場合が割と多いでしょうか。
宮島先生:
排便コントロールで大事なことは、排便時間と便の性状です。
太い便が頑張って出てきたら健康、というわけではなくて、ある程度の柔らかさを持った便が1~2分で終了するというようなことが大事かと思います。
だから1日に1回出ないといけないということはないし、1日2回でも2日に1回でも良い便がでていれば構わないというような指導をさせていただいています。
それから水分を摂っていただくことも重要です。
水分といっても、ノンカフェインの水分をどう摂っていただくかが大切です。
そういうことは口を酸っぱくして申し上げています。
小野先生:
カフェインがダメな理由って何かあるんですか。
宮島先生:
カフェインは、いわゆるコーヒー・紅茶、普通の緑茶です。
カフェイン系は利尿剤ですから、飲んだものは尿として流れてしまいますので便の方に行かないということです。
また一気に飲むと全部これも尿に出てしまいますので、1回50ccとか100ccぐらいをこまめに喉が渇いていなくても飲んでください、というような指導をさせていただいています。
排便の薬では、刺激性の下剤は極力飲まないようにお願いしています。
それから、漢方でも、大黄とかセンナが入ったものはやめてくださいとお願いしています。
小野先生:
それは、肛門に対してよろしくないということなんですか。
宮島先生:
肛門に対してというよりも、大黄系、センナ系というお薬は簡単に言いますと、疲れた腸に鞭打って無理やり動かすというお薬です。
そうしますと、腸が疲れ果ててしまうと、今度は働けと言っても働かなくなりますので、薬の量が増えてしまいます。
そうすると癖になるというような状況があります。
ですから、そういうタイプのお薬はなるべく使わないようにとお願いをしています。
非刺激性の下剤を使っていただく場合が多いのですが、非刺激性の下剤をいくら漫然と使っても、体に水分がないと効かないですから、必ず水分を摂るということを前提としてお薬を使ってください、ということが大事かと思います。

肛門専門のドクターにかかる重要性
小野先生:
いぼ痔や切れ痔は専門でないドクターが診察していることが全国には非常に多いのではないかと思いますけど、患者さんはどのようなことに気をつけることが大切でしょうか。
宮島先生:
漫然と薬を使っていても、すぐに、良くなるものではありません。
いぼ痔や切れ痔は基本的に生活習慣に大きく関わる状態だと思います。
水分であるとか食事の仕方であるとか、排便習慣であるとかが原因です。
いぼ痔というのは肛門の腫れですけれども、真っ平らになる方というのは、世界中で一人もいらっしゃいません。
正常でもある程度の膨らみが必ずあります。
それが出っ張りであるとか、出血であるとか痛みであるとか、症状が出てきた時にいぼ痔という病名になるわけです。
食事などの生活習慣と排便習慣を正すことがまず第一であって、その助けが薬というふうに思いますので、生活習慣や排便習慣の改善なしに薬を使っても治るものではないと患者さんにはお話ししています。
小野先生:
やはり生活習慣ありきということで、生活習慣の指導なく薬だけということはナンセンスだということなのですね。
近所のクリニックや病院にかかってもなかなか治らないという患者さんは多いのではないかと思いますが、そういった患者さんに関して先ほどの治療以外に何か特殊なものは何かありますでしょうか。
宮島先生:
特殊な治療というのは特別あるわけではないんですけれども、治療をするにあたって、まずはどんな治療をしても、生活習慣が良くならないとすぐに再発します。
例えばトイレに30分座っているような方は、本当に手術が適応のような大きないぼ痔であっても、まずは手術せずに生活習慣の改善からお願いします。
改善されて、なおかつ症状があるという方に対して手術治療を行います。
手術は一般的な入院をして治療するという方法と、最近話題のジオンというお注射の治療法がありますけれども、ジオンには合併症とか不具合がいくつか報告されていますので、基本的には一般的な手術をお勧めしています。
ただ、どうしても時間が取れないであるとか、お子さんが小さくて時間が取れないという方には日帰りの治療もあります。
小野先生:
お子さんに手術などの治療することもあるんですか。
宮島先生:
はい。例えば小学生までとか中学生ぐらいだと、いぼ痔が出ることはまずありません。
お子さんの場合は痔瘻でしょうか。
痔瘻に関してもいきなり手術ではなくて、炎症性腸疾患がないことを必ず確認した上で治療させていただきます。
小野先生:
炎症性腸疾患と合併することは結構あるんですか。
宮島先生:
かなり多いです。特に若い方で痔瘻になった場合には炎症性腸疾患の可能性を考慮に入れて、必ず大腸の検査をさせていただきます。
また、痔瘻の手術をするときでも、ただ切り開くだけでは肛門の括約筋が損傷する場合もかなりありますので、必要な場合には必ず筋肉は残すという手術をさせていただいています。





